がん免疫療法コラム
大腸がんの転移とは? 主な転移先や治療法について解説
大腸がんは進行に伴い、血管やリンパ管を経由した転移を引き起こす可能性があります。
転移の有無や広がり方によって、がんの治療方針や選択肢、今後の過ごし方にも大きな影響を与えます。
自覚症状が少ないまま進行するケースも多く、気づいたときにはすでに転移していたという方も少なくありません。
今回の記事では、大腸がんの転移に関する基本的な知識や、転移が起こる仕組み、部位ごとの特徴、そして現在行われている治療法について、詳しく解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
大腸がんの転移の特徴

大腸がんは他のがんに比べて転移を起こしやすいがん種の一つであり、特に肝臓、肺、腹膜への転移が多く見られます。
これは大腸からの血流が門脈を通じて肝臓へ集まるという特性に起因します。
肝臓に転移した場合でも自覚症状が乏しいことが多く、早期発見のためには定期的な画像検査が必要です。
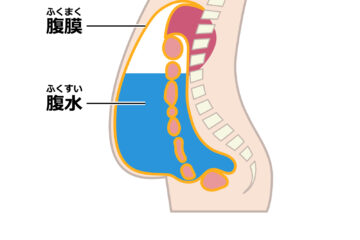
また、腹膜にがん細胞が散らばる「腹膜播種」も起こりやすく、腹水の貯留や腸閉塞などの合併症を引き起こすことがあります。
転移の仕方によっては治療方法や予後が大きく異なります。
大腸がんの進行と転移の関係
大腸がんは、がん細胞が腸壁の浅い部分にとどまる早期段階では転移のリスクが低いものの、腸壁の深部に浸潤するにつれて転移の可能性が高まります。
特に、リンパ管や血管にがんが入り込むと、がん細胞が体内を移動しやすくなり、リンパ節や肝臓、肺などへの転移が起こりやすくなります。
進行がんでは、腫瘍が腸管外へと広がり、腹膜播種や他臓器への浸潤を伴うこともあります。
転移の有無は治療法の選択や予後に大きく影響するため、定期的な検査と早期の治療が非常に重要です。
進行とともに症状が明確になるケースも多く、腹痛、血便、体重減少などの兆候には注意が必要です。
ステージ分類と転移の関連性(リンパ節転移、遠隔転移など)
大腸がんのステージ分類は、がんの進行度を判断し、治療方針を決めるための重要な指標です。
ステージは0~4まであり、ステージ3ではリンパ節転移、ステージ4では遠隔臓器への転移(肝臓や肺など)が確認されるのが特徴です。
- ステージ3がんが腸の壁を越え、周囲のリンパ節に転移
- ステージ4肝臓や肺、腹膜などへの遠隔転移が見られる
ステージ4でも手術や化学療法、免疫療法などを組み合わせた集学的治療で長く日常生活を維持できるケースもあります。
転移が起こる主な経路(リンパ管、血管、腹膜播種)
大腸がんの転移は、主に以下の3つの経路を通じて起こります。
- リンパ管経路:がん細胞がリンパ管に侵入し、最寄りのリンパ節やその先のリンパ節へと広がります。ステージ3で多くみられる転移です。
- 血行性経路:がん細胞が血管に入り、血流に乗って肝臓や肺などの遠隔臓器へ転移します。特に大腸からの血流は門脈を通じて肝臓へ向かうため、肝転移が最も多いとされています。
- 腹膜播種:がん細胞が腹腔内にばらまかれるように広がり、腹膜表面や腸管などに多数の小さな腫瘍を形成します。進行がんに多く、治療が難しい傾向にあります。
これらの経路に応じて転移部位や治療法も異なるため、正確な診断と経路の特定が重要です。
大腸がんの主な転移先
肝臓転移
大腸がんの転移先として最も多いのが肝臓です。
これは、大腸からの血液が門脈を通じて肝臓へ流れる構造に起因しています。
肝転移は自覚症状に乏しいことが多く、発見が遅れるケースも少なくありません。
がんが進行した場合、以下のような症状が現れることがあります。
- 右上腹部の違和感や圧迫感
- 倦怠感
- 食欲不振
- 黄疸(皮膚や白目の黄ばみ)
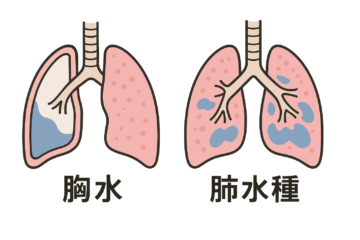
肺転移
肺転移は、大腸がんが血流に乗って遠隔臓器へ広がる「血行性転移」の一種で、特に直腸がんで多く見られます。
初期には無症状のことが多く、定期的な胸部CT検査などによる経過観察が欠かせません。
進行すると、以下のような呼吸器症状が現れることがあります。
- 持続的な咳
- 血痰
- 息切れ
- 胸の痛み(胸痛)
リンパ節転移
リンパ節転移は、大腸がんが進行する過程でよく見られる転移の一つです。
がん細胞がリンパ管を通じて最寄りのリンパ節に移動し、次第に遠くのリンパ節へ広がっていきます。
ステージ3ではリンパ節転移の有無が診断や治療方針に大きく関与します。
進行によって以下のような症状が現れることがあります。
- 下腹部や鼠径部のしこり
- 圧痛や違和感
- 周囲の臓器への圧迫による症状(排尿障害など)
リンパ節転移の範囲は、がんの悪性度を示す重要な指標の一つです。
腹膜転移
腹膜転移は、大腸がんのがん細胞が腹腔内に散らばり、腹膜の表面に付着・増殖することで起こります。
「腹膜播種」とも呼ばれ、進行がんでよく見られる転移の一つです。
症状は比較的わかりにくいことが多いですが、進行すると以下のような兆候が現れます。
- 腹部の膨満感
- 食欲不振
- 吐き気や嘔吐
- 腹水の貯留による体重増加や呼吸困難
その他の転移(脳、骨など)
大腸がんは主に肝臓や肺に転移しやすいとされていますが、まれに脳や骨などの臓器に転移することもあります。
これらは「遠隔転移」に分類され、病状が進行していることを示します。
転移部位によって現れる症状は異なり、次のような兆候が見られることがあります。
- 【脳転移】頭痛、吐き気、けいれん、視覚障害、意識障害
- 【骨転移】腰痛や背部痛、骨折しやすくなる、麻痺症状
これらの転移は、がんの全身的な進行を示すサインであり、緩和ケアを含めた包括的な治療が必要です。
転移の予兆と発見のポイント
大腸がんの転移は初期には自覚症状が少ないことも多く、ちょっとした体調の変化を見逃さないことが大切です。
以下のような症状が続く場合には、転移の予兆である可能性があります。
- 原因不明の倦怠感や体重減少
- 持続する咳や息切れ(肺転移の可能性)
- 腹部膨満感や食欲低下(腹膜転移の可能性)
- 背部や骨の痛み(骨転移の可能性)
- 頭痛やめまい、視覚異常(脳転移の可能性)
定期的な血液検査や画像検査(CT、MRI、PETなど)を受けることで、無症状のうちに転移を発見できることもあります。
転移した大腸がんの治療法
転移を伴う大腸がんでも、症例によっては根治や長く日常生活の維持が期待できる治療法があります。
ここでは、転移部位や進行度に応じた代表的な治療法についてご紹介します。
手術療法
転移した大腸がんに対しても、条件が整えば手術による切除が有効な治療法となります。
特に、肝臓や肺への転移が限局している場合は切除による根治が期待できるケースもあります。
手術の対象となるかどうかは、転移の数・位置・大きさ、そして全身の健康状態などを総合的に判断して決定されます。
主な適応例は以下のとおりです。
- 単発または限局した肝転移・肺転移
- 原発巣と転移巣の同時切除が可能な場合
- 他の臓器機能に重い障害がない場合
近年では、術前・術後に抗がん剤治療を併用する方法も取り入れられ、再発予防や治療成績の向上が期待されています。
適切なタイミングでの手術は、転移がんでも治療の可能性を広げる大きな選択肢となります。
抗がん剤治療(化学療法)
転移した大腸がんに対しては、抗がん剤による全身治療が基本となります。
がん細胞を広範囲に抑えることが目的であり、切除が難しい場合や再発予防にも用いられます。
使用される主な薬剤は以下のとおりです。
- 5-FU(フルオロウラシル)系
- オキサリプラチン(L-OHP)
- イリノテカン(CPT-11)
これらに加えて、分子標的薬(アバスチン、アービタックスなど)や免疫チェックポイント阻害薬を組み合わせることで、効果がより向上することが期待されます。
放射線治療
放射線治療は、転移した大腸がんの症状緩和や局所制御を目的に行われる治療法です。
特に骨転移や脳転移による痛みや神経症状の緩和に有効とされ、QOL(生活の質)の向上を目的とした緩和的治療として活用されます。
主な適応例は以下のとおりです。
- 骨転移による強い痛み
- 脳転移による神経症状
- 原発巣や転移巣の出血・閉塞の改善
近年では、定位放射線治療(SRT)や強度変調放射線治療(IMRT)などの技術が進み、正常組織への影響を抑えながら高精度でがんを照射できるようになっています。
熱凝固療法
熱凝固療法は、高周波やマイクロ波を用いてがん組織に熱を加え、壊死させる局所治療法です。
特に肝臓への転移に対してよく用いられ、切除が難しいケースや手術の負担を避けたい場合に有効な場合がある療法です。
代表的な方法には以下があります。
- ラジオ波焼灼療法(RFA)
- マイクロ波凝固療法(MCT)
これらは、皮膚から細い針を刺して行う低侵襲治療であり、入院期間も短くて済むことが多いのが利点です。
ただし、腫瘍の大きさや位置、周囲の臓器との関係によっては適応が限られるため、事前に詳細な画像評価が必須です。
再発や転移を繰り返す患者さまでもQOLを保ちながら治療を継続できる選択肢の一つです。
肝動注療法
肝動注療法は、肝臓に転移した大腸がんに対して行う局所的な抗がん剤治療です。
がん細胞に栄養を送る肝動脈にカテーテルを挿入し、抗がん剤を直接注入することで高濃度の薬剤をがんに届けられるのが特徴です。
この治療法の主なメリットは以下のとおりです。
- 全身への副作用が少ない
- 肝転移に対して集中的な効果が期待できる
- 切除が難しい症例でも治療の選択肢となる
全身化学療法と併用することも多く、転移巣の制御を目指す治療戦略の一つとして位置づけられています。
症例によっては、長く日常生活を維持できる可能性も広がっています。
がんの新しい治療法:免疫療法
大腸がんおよび転移がんの治療において、従来の手術・抗がん剤・放射線療法に加え、「免疫療法」が新たな選択肢として注目されています。
免疫療法は、がんに対する体の免疫機能を活性化させることで、がん細胞を攻撃・排除する仕組みです。
特に、MSI-HighやdMMRといった遺伝的特徴を持つ一部の大腸がんでは、免疫チェックポイント阻害剤が高い効果を示すことが報告されています。
さらに最近では、複数の免疫細胞を利用してがんへの攻撃力を高める「6種複合免疫療法」という新しい治療法にも関心が集まっています。
以下、6種複合免疫療法について、さらに詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。

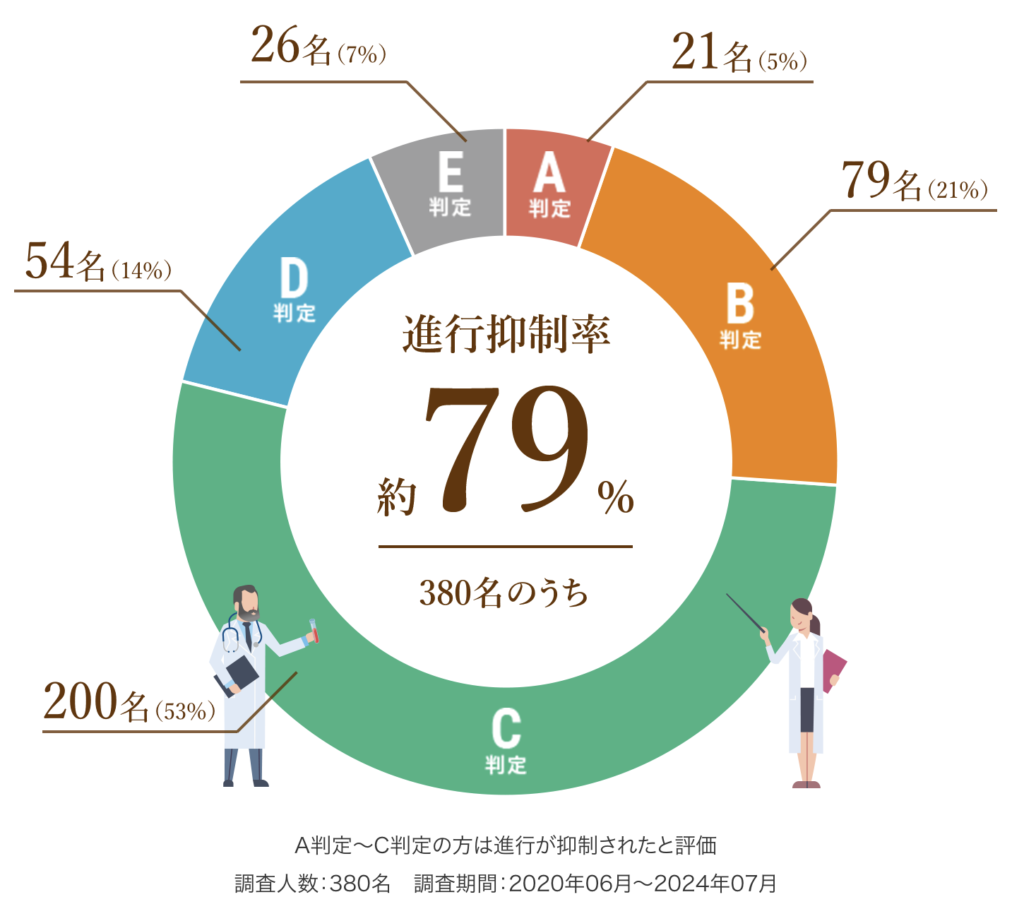
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
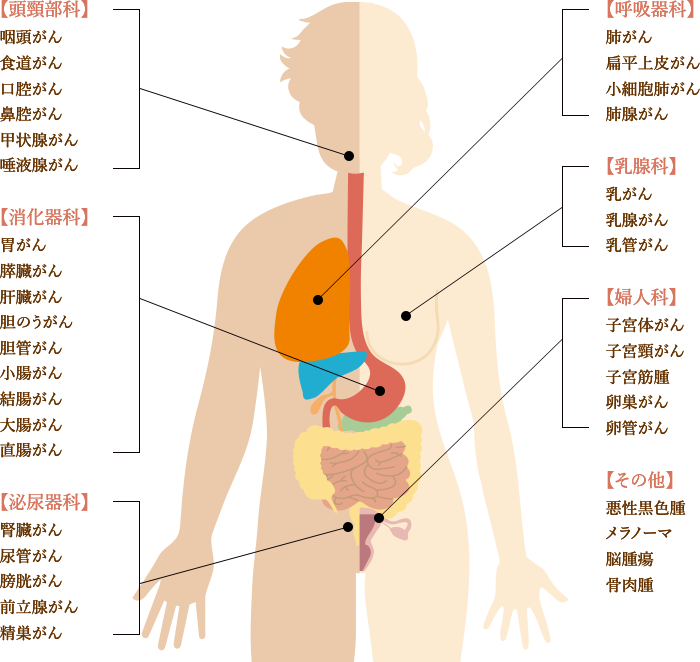
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00