がん免疫療法コラム
大腸がんステージ4の症状とは?治療法や余命・ステージ別生存率についても解説
大腸がんは、早期に発見し適切な治療を行えば改善が期待できるがんの一つです。
しかし、ステージ4(Ⅳ期)まで進行すると、がんが大腸以外の臓器に転移し、治療が難しくなります。
ステージ4では、肝臓や肺への転移が一般的で、全身にさまざまな症状が現れることが多いです。
今回の記事では、ステージ4の大腸がんに見られる代表的な症状や治療法について詳しく解説します。
さらに、余命や生存率についても触れ、患者さまやそのご家族が適切な判断を下すために必要な情報を提供します。
福岡同仁クリニックがおすすめする治療法が「6種複合免疫療法」です。
この療法は、患者さま自身の免疫細胞を一度体外に取り出し、活性化・増殖させてから再び体内へ戻し、がんと闘う力を高める免疫療法です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがん※に対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
※一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
がん治療は、決して一人で抱え込む必要はありません。医師やご家族としっかりと相談し、最善の選択肢を見つけましょう。
6種複合免疫療法も、がん治療の一つの選択肢としてご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
大腸がんとは?

大腸がんは、大腸の粘膜にできる悪性腫瘍で、主に結腸や直腸に発生します。
特に先進国で増加傾向にあり、生活習慣や食生活の変化が原因とされています。
初期段階では症状が現れにくいですが、進行すると血便、腹痛、下痢、便秘などの消化器症状が見られることがあります。
早期に発見されれば手術で治癒する可能性が高まりますが、進行すると周囲の臓器や遠隔臓器に転移することもあります。
大腸がんのステージと症状とは?

大腸がんは、ステージによって症状が異なります。
以下に、各ステージにおける具体的な症状について詳しく説明します。
大腸がんステージ1の症状
大腸がんのステージ1は、がんが大腸の内側に留まり、粘膜層や筋層に浸潤している状態です。
この初期段階ではがんが大腸の外側やリンパ節に広がっていないため、手術による根治が期待できることが多いです。
しかし、ステージ1では自覚症状がほとんどなく、多くの患者さまが異常に気づかないため、定期的な検診による早期発見が極めて重要です。
軽度な便秘や下痢、あるいは血便が見られることもありますが、これらは他の軽い症状と誤認されることが多く、受診が遅れることがあります。
特に血便は痔などと混同されやすいため、注意が必要です。
大腸がんステージ2の症状
ステージ2の大腸がんは、がんが大腸の壁を貫通しているものの、リンパ節や他の臓器にはまだ転移していない状態です。
この段階ではがんが大腸の外側にまで進行しているため、症状が現れることが多くなりますが、一般的な消化器の不調と似ているため、見逃されることがあります。
主な症状としては、便秘や下痢が続く、便に血が混じる、腹部の不快感や腹痛などがあります。
場合によっては腸閉塞を引き起こし、これにより便秘や下痢が繰り返されることもあります。また、進行に伴い、食欲不振や体重減少、倦怠感といった全身症状も現れることがあります。
大腸がんステージ3の症状
ステージ3の大腸がんでは、がんが大腸の壁を越えて広がり、近くのリンパ節にも転移している状態です。
この段階になると、がんがさらに進行しているため、より明確な症状が現れることが多くなります。
血便や便に粘液が混じることがあり、特に血便が続く場合は早急な対応が求められます。また、腹痛や腹部の張りが増え、腸閉塞が原因で便秘や下痢が繰り返されることもあります。
さらに、体重減少や食欲不振、倦怠感といった全身症状も顕著になります。
がんの進行に伴い、体力の低下が見られ、疲労感や不調を感じることが増えるでしょう。
大腸がんステージ4の症状
ステージ4の大腸がんは、がんが大腸以外の臓器、特に肝臓や肺に転移している状態です。
この段階では、全身にわたる症状が現れ、局所的な痛みだけでなく、全身の不調が顕著になります。
血便や便秘、下痢といった消化器系の異常が続くほか、進行によって体重減少や強い倦怠感が現れます。
また、肝臓や肺への転移により、黄疸や呼吸困難といった症状が見られることもあります。
さらに、腹部に強い痛みや腫れが現れることがあり、これは腸閉塞やがんの進行によるものです。
転移先の臓器に応じて特有の症状が加わり、患者さまの体調が急速に悪化することもあります。
大腸がんのステージごとの5年生存率と余命
大腸がんの5年生存率は、進行度(ステージ)によって大きく異なります。ステージ1ではがんが大腸内に留まり、治療による根治が期待されるため、5年生存率は83.1%と高い水準です。
ステージ2ではがんが大腸外に広がっているものの、リンパ節や他の臓器には転移していないため、5年生存率は75.6%となっています。
ステージ3ではリンパ節への転移が認められ、手術と化学療法が組み合わせて行われますが、5年生存率は68.7%まで低下します。
ステージ4になると、がんが遠隔臓器に転移しており、根治が難しいため、5年生存率は17.0%です。
この段階では、治療は主に症状緩和や延命が目的となります。
ステージ4の余命は、進行の程度や患者さまの体力によって異なり、数か月から数年とされています。しかし、近年の免疫療法や新しい治療法によって、生存期間が延びることも期待されています。
参考:院内がん登録生存率集計結果閲覧システム 大腸がん5年生存率|がん情報サービス
大腸がんの転移について

大腸がんが進行すると、がん細胞が血液やリンパ液を通じて他の臓器に転移することがあります。
転移が起こると、治療は複雑化し、根治が難しくなるのが一般的です。
ここでは、大腸がんが転移しやすい部位と、その転移によって生じる症状について詳しく説明します。
大腸がんが転移しやすい場所
大腸がんが進行すると、血液やリンパ液を通じて他の臓器へ転移しやすくなります。
特に転移しやすい部位として、肝臓、肺、リンパ節、骨が挙げられます。
最も頻繁に転移が見られるのは肝臓です。大腸から肝臓への血流が直接つながっているため、がん細胞が肝臓に到達しやすく、肝臓への転移はよく報告されています。
肝臓はがん細胞が最初に到達しやすい場所であり、その後の治療が難しくなることがあります。
次に、肺も大腸がんの転移先としてよく見られます。血流を通じて肺にがん細胞が運ばれ、新たな腫瘍が形成されることがあります。
肺への転移では、息切れなどの症状が出やすく、放射線治療や化学療法が主に用いられます。
また、リンパ節への転移も頻繁に発生します。がんが進行すると周囲のリンパ節にがん細胞が広がり、全身への転移の兆候となるため、早期発見と適切な対応が重要です。
最後に、骨への転移は進行がんで見られることが多く、骨痛や病的骨折のリスクが高まります。
これらの部位への転移が見られると、治療は症状の緩和を目的とすることが多くなります。
大腸がんが転移した場合の症状
大腸がんが転移すると、転移先の臓器に応じてさまざまな症状が現れます。
肝臓、肺、リンパ節、骨への転移が一般的で、それぞれ特有の症状が見られます。
最も一般的な転移先である肝臓への転移では、初期には自覚症状が少ないものの、進行すると黄疸(皮膚や白目が黄色くなる)、肝機能障害、腹部の腫れなどが現れます。
また、腫瘍が大きくなると右上腹部に痛みを感じることもあります。
肺への転移では、咳や息切れ、呼吸困難といった呼吸器系の症状が顕著に現れます。
進行すると胸痛や血痰が見られることもあり、肺への転移は進行が速いことが特徴です。
リンパ節への転移では、がんが全身に広がるリスクが高まり、リンパ節の腫れや痛みが発生します。
特に、腹部のリンパ節が腫れると、腹痛や圧迫感を伴うことがあります。
骨への転移は進行したがんに見られ、骨痛や病的骨折が発生することがあります。
特に脊椎や大腿骨への転移は、日常生活に大きな影響を与えるため、早期の治療が必要です。
大腸がんのステージと治療法とは?
大腸がんはステージに応じて、さまざまな治療法が選択されます。以下に、大腸がんの治療法について詳しく説明します。
大腸がんの治療法①手術
大腸がん治療の中でも、手術は最も一般的で効果的な方法です。
手術は、がんが局所にとどまっている場合や、他の臓器に転移がない早期の大腸がんで主に行われます。
手術ではがんのある部分を切除し、周囲の正常な組織やリンパ節も一緒に摘出することで、がんの再発リスクを下げ、がん細胞の完全除去を目指します。
具体的な手術には、結腸切除術や直腸切除術があり、がんの位置や進行度に応じて部分的な切除や、大腸全体の切除が検討されます。
また、可能な場合は、患者さまの体への負担を少なくするため、腹腔鏡手術が選ばれることも多く、これにより回復が早く、合併症のリスクも低くなります。
進行した大腸がんでは、手術後に化学療法や放射線療法を併用することで再発を防ぐのが一般的です。特に早期発見された場合、手術は治癒を目指す治療法として非常に高い成功率を誇ります。
大腸がんの治療法②放射線治療
放射線治療は、大腸がんの中でも特に直腸がんに効果的な治療法です。
放射線を使用してがん細胞を破壊し、がんの進行を抑える方法で、特にがんが直腸付近にある場合に効果が期待できます。
手術前にがんを縮小させて手術をしやすくする目的で放射線治療が行われる(術前放射線療法)こともあります。また、手術が難しい場合や再発リスクが高い場合には、手術後に追加で行うこともあります。
放射線治療の特長は、がん細胞をピンポイントで攻撃し、周囲の正常な組織へのダメージを最小限に抑えられることです。
また、進行したがんや手術が難しい場合にも効果的です。副作用としては、治療部位の炎症や皮膚の赤み、消化器系の不調が見られることがありますが、治療後に軽減することが多いです。
特に進行がんや再発がんでは、化学療法と併用することで治療効果を高め、患者さまの生活の質を維持することが目指されます。
放射線治療は、大腸がん治療の重要な選択肢の一つです。
大腸がんの治療法③薬物療法
薬物療法は、手術後の再発予防や進行したがんの治療に広く用いられます。
薬物療法には、化学療法、分子標的療法、免疫療法があり、それぞれ異なる作用でがん細胞の増殖や転移を抑制します。
化学療法は抗がん剤を使用し、がん細胞を攻撃してその進行を抑えることを目的とします。
手術後に再発を防ぐために使われることが多く、進行した大腸がんでも延命効果が期待されています。
代表的な抗がん剤にはフルオロウラシル(5-FU)やオキサリプラチンがあり、これらを組み合わせた治療が一般的です。
分子標的療法は、がん細胞に特異的に作用する薬剤を使うため、副作用が比較的少なく、進行がんに対しても効果があります。
ベバシズマブやセツキシマブなどが使用され、がんの成長や血管新生を抑制します。
ステージ4の大腸がんでの免疫療法
ステージ4の大腸がんでは、がんが他の臓器に転移しているため、根治が難しいとされていますが、近年では免疫療法が新たな選択肢として注目されています。
免疫療法は、患者さま自身の免疫システムを活性化し、がん細胞と闘う力を引き出す治療法であり、他の治療法と併用することで相乗効果が期待できる点が大きな特徴です。
代表的な免疫療法には、免疫チェックポイント阻害剤があります。
この治療法は、がん細胞が免疫細胞の攻撃を回避するメカニズムをブロックし、免疫システムががん細胞を効率的に攻撃できるようにします。
よく使用される薬剤には、ニボルマブ(オプジーボ)やペムブロリズマブ(キイトルーダ)があります。
また、サイトカイン療法では、インターフェロンやインターロイキンなどのサイトカインを使って免疫細胞を活性化し、がん細胞への攻撃力を高めます。
この治療法はがんの進行を抑える効果が期待されますが、副作用も伴うため慎重に進められます。
さらに、近年注目されている6種複合免疫療法は、6つの異なる免疫療法を組み合わせることで、免疫システム全体を強化し、がん細胞への攻撃力をさらに高めます。
この治療法は、副作用が比較的少ないため、化学療法や放射線療法と併用して体への負担を軽減しながら治療を進めることが可能です。
これらの免疫療法は、ステージ4の大腸がん患者さまにとって、新たな希望をもたらす治療法として期待されています。
大腸がんに関するよくある質問

大腸がんは、日本でも多くの人がかかるがんの一つであり、年齢や生活習慣にかかわらず、注意が必要です。
大腸がんについて、患者さまやそのご家族からはさまざまな疑問が寄せられます。ここでは、大腸がんに関するよくある質問に分かりやすく丁寧にお答えします。
大腸がんステージ4が完治することはありますか?
大腸がんのステージ4は、がんが肝臓や肺など他の臓器に転移した状態です。
この段階では根治が難しいとされていますが、治療の進歩により、完全に治癒する可能性がないわけではありません。
特に、転移が1つの臓器に限られている場合や範囲が小さい場合には、手術や化学療法の組み合わせが効果を発揮し、がんを取り除けるケースもあります。
また、免疫療法や分子標的療法といった新しい治療法の発展により、長期生存が期待されることもあります。
特に、免疫チェックポイント阻害剤は一部のステージ4患者さまにおいて、がんの進行を遅らせる効果が報告されています。
しかし、多くの場合、がんが全身に広がっているため、治療の主な目的は症状の緩和や延命となります。個々の症例に応じた最適な治療計画を立てるためには、専門医との相談が重要です。
大腸がんになる原因と予防法を教えてください。
大腸がんの原因は、生活習慣、遺伝的要因、環境などが複雑に絡み合っています。
特にリスクが高いのは、高脂肪・低繊維の食事です。肉類や脂肪分の多い食品を多く取り、野菜や果物、食物繊維が不足する食生活は、大腸内で発がん物質を生じやすくします。
また、肥満、運動不足、喫煙、過度な飲酒もリスクを高める要因です。
予防策としては、バランスの取れた食事が重要です。食物繊維を多く含む野菜や果物を積極的に取り、脂肪分を控えることが推奨されます。
定期的な運動も腸の動きを促進し、リスクを低減します。また、禁煙や飲酒制限も予防に効果的です。
大腸がんの検査と発見について
大腸がんを早期に発見するためには、定期的な検査が重要です。
がんは初期症状が出にくいため、症状がないうちに検査を受けることが鍵となります。代表的な検査には便潜血検査があり、便中の微量な血液を調べ、異常があれば精密検査を行います。
便潜血検査は簡単で非侵襲的なため、広く実施されています。
精密検査として最も信頼性が高いのは大腸内視鏡検査です。
内視鏡を使って大腸内部を直接観察し、ポリープや腫瘍を発見した場合、その場で切除や生検を行います。ポリープの段階で切除すれば、大腸がんの予防につながります。
また、CTやMRI検査は、がんの転移や進行度を確認する際に有効です。
定期的な検査により早期発見と治療を行うことで、治癒率は大幅に向上します。
特に40歳以上の方や、家族にがんの既往歴がある方には、定期的な検診が推奨されます。
大腸がんの痛さとは
大腸がんによる痛みは、進行度や発生部位によって異なります。初期段階ではほとんど痛みがないことが多いですが、がんが進行すると痛みが生じることがあります。
特に腸閉塞や腫瘍の拡大が原因で痛みが引き起こされることがあります。
代表的な症状として腹痛があります。がんが大きくなり腸を塞ぐと、腸閉塞が起こり、激しい痛みを伴います。特に下腹部に鋭い痛みが繰り返し現れ、便秘やガスの溜まりにより痛みが増すこともあります。
また、がんが神経や周囲の臓器に浸潤すると、持続的な痛みが発生します。
転移により肝臓や肺に痛みが現れることがあり、肝臓への転移では右上腹部、肺への転移では胸痛や呼吸困難が見られることもあります。
進行したがんによる痛みには、鎮痛剤や放射線治療を使った緩和ケアが行われます。
大腸がんを回避するための生活習慣
大腸がんを予防するためには、生活習慣の見直しが重要です。
まず、食生活の改善が鍵となります。高脂肪・低繊維の食事は大腸がんのリスクを高めるため、脂肪分を控え、食物繊維豊富な野菜や果物、全粒穀物を積極的に摂取することが推奨されます。
また、赤肉や加工肉の摂取を減らし、魚や大豆製品などの健康的なタンパク質を取り入れることも大切です。
次に、定期的な運動が予防に有効です。運動は腸の動きを促進し、便通を改善することでリスクを減らします。1日30分程度の軽い運動を継続することが推奨されます。
さらに、禁煙や飲酒制限も重要です。喫煙はあらゆるがんのリスクを高め、過度な飲酒も大腸がんのリスクを上げるため、適量を守ることが必要です。
最後に、定期的な検診や健康診断が早期発見に役立ちます。
これらの習慣を取り入れることで、大腸がんのリスクを効果的に減らすことができます。
大腸がんと6種複合免疫療法
大腸がんは進行度によって治療法や症状が異なります。ステージ1や2では、主に手術によるがんの切除が行われますが、ステージ3や4に進行すると、手術に加えて化学療法や放射線療法が組み合わされることが一般的です。
特にステージ4では、がんが他の臓器に転移しているため、治療が複雑化しますが、近年、免疫療法が新たな選択肢として期待されています。
その中でも、注目を浴びているのが、福岡同仁クリニックがおすすめする6種複合免疫療法です。
この治療法は、患者さまの免疫力を強化し、がん細胞を攻撃する力を高めるもので、体への負担が少なく、他の治療法と併用しやすいのが特徴です。
副作用も比較的軽いため、生活の質を保ちながら治療を続けることが可能です。
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後、点滴で体内に戻すという治療法です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。

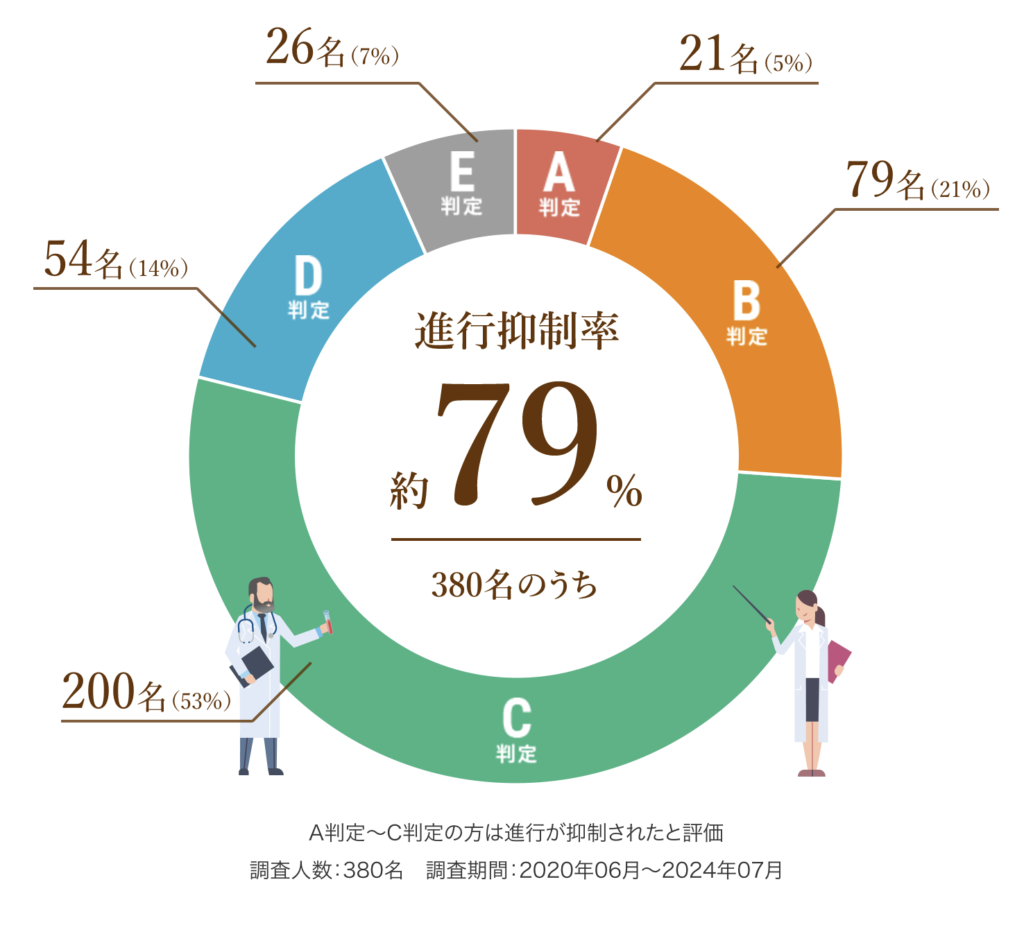
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
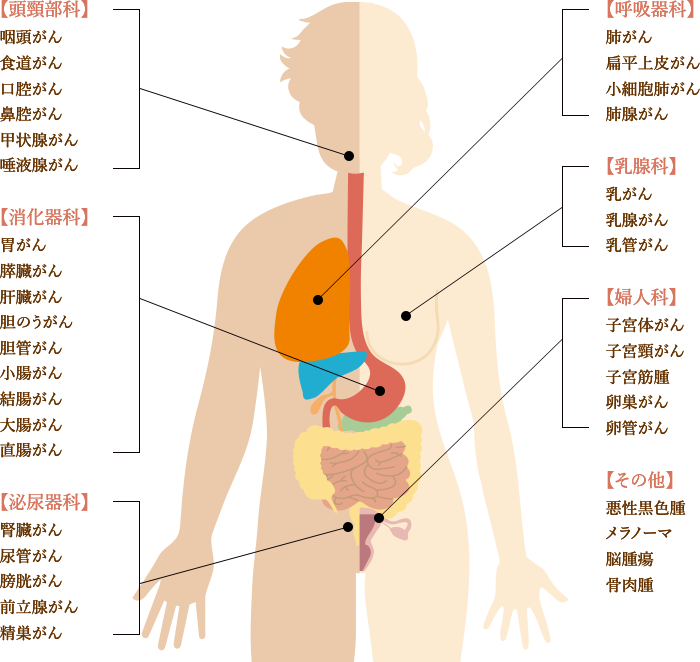
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
6種複合免疫療法の注意点
免疫力を利用してがん細胞を攻撃する6種免疫療法は、一般的ながん治療と比べて体への負担が少なく、体力を温存しながら治療を進めることが可能です。
しかし、この治療法には一つの注意点があります。
それは、6種複合免疫療法は自由診療であるということです。つまり、治療費は全て自費で賄わなければなりません。
治療は提携医療機関で行われますが、公的医療保険の適用外であり、がん保険の「先進医療特約」なども適用されません。
保険治療と比べると治療費が高額に感じられるかもしれませんが、6種複合免疫療法には他の治療法にない多くの利点があります。ご興味のある方は、まずは福岡同仁クリニックにご相談ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00