がん免疫療法コラム
抗がん剤の治療期間はどのくらい? がんの種類別の目安と投与スケジュール・副作用・免疫療法まで徹底解説

がんと診断された方やそのご家族にとって、「抗がん剤治療はどのくらいの期間続くのか」は大きな不安の一つではないでしょうか。治療期間の見通しが立たないと、仕事の調整や家族との生活設計が難しくなります。
本記事では、抗がん剤治療の一般的な期間の目安から、がんの種類別のスケジュール、投与の流れ、副作用の詳細、さらには体への負担を軽減できる最新の免疫療法まで、わかりやすく徹底的に解説します。がん治療と向き合うための情報として、ぜひ参考にしてください。
INDEX
抗がん剤治療とは
抗がん剤治療は、がんの三大療法(手術・放射線・抗がん剤)の一つであり、薬剤を使ってがん細胞の増殖を抑える治療法です。がんに対する薬は現在100種類近くあり、単独の薬剤で治療する場合と、複数の抗がん剤を組み合わせて治療する場合があります。
まずは、その基本的な仕組みと種類を理解しておきましょう。
抗がん剤治療の基本的な仕組み
抗がん剤治療(化学療法)とは、飲み薬や注射・点滴で抗がん剤を体内に投与し、がん細胞を攻撃する治療法です。手術や放射線療法が体の特定の部分を治療する「局所療法」であるのに対し、抗がん剤は血液にのって全身を巡るため「全身療法」と呼ばれています。
この全身に作用する特性から、血液がんや転移があるがんにも効果が期待でき、がんの縮小や進行の抑制、症状の緩和などの役割を果たします。完全に治すことができない場合でも、がん細胞を小さくすることで延命効果や痛みの症状などを和らげることが期待できます。
参考:国立がん研究センター がん情報サービス「薬物療法 もっと詳しく」
抗がん剤の主な種類
抗がん剤は、がん細胞の増殖を抑えたり死滅させたりするために使用されますが、その仕組みによって大きくいくつかのタイプに分けられます。
以前は「抗がん剤=細胞を攻撃する強い薬」というイメージが主流でしたが、現在は特定の目印を狙い撃ちするものや、自身の免疫力を利用するものなど、選択肢が非常に広がっています。
代表的な種類を整理して解説します。
①細胞毒性抗がん薬(殺細胞性抗がん剤)
一般的に「抗がん剤」と聞いて多くの人がイメージするタイプです。がん細胞が分裂するプロセスを邪魔して死滅させます。
特徴: 分裂が盛んな細胞を攻撃するため、がん細胞だけでなく正常な細胞(髪の毛、口の中、消化管など)も影響を受けやすいです。
主な薬: 5-FU(代謝拮抗剤)、シスプラチン(白金製剤)、パクリタキセル(微小管作用薬)など。
②分子標的薬
がん細胞の表面にある特定のたんぱく質や、がんが増殖するために必要な遺伝子の異常を「標的(ターゲット)」にして狙い撃ちする薬です。
特徴: 正常な細胞へのダメージを抑えつつ、効率的にがんを攻撃することを目指しています。ただし、特有の副作用(皮膚症状や血圧上昇など)が出る場合があります。
主な薬: トラスツズマブ(ハーセプチン)、ゲフィチニブ(イレッサ)など。
③免疫チェックポイント阻害薬(免疫療法薬)
がん細胞そのものを攻撃するのではなく、「がん細胞によってブレーキをかけられてしまった自分の免疫細胞」を再活性化させる薬です。
特徴: 自分の免疫が再びがんを攻撃できるようにします。効果が長く続くケースがある一方、免疫が暴走する「免疫関連副作用(irAE)」に注意が必要です。
主な薬: ニボルマブ(オプジーボ)、ペムブロリズマブ(キイトルーダ)など。
④ホルモン療法薬(内分泌療法薬)
乳がんや前立腺がんなど、特定のホルモンをエサにして増殖するタイプのがんに使用されます。
特徴: ホルモンの分泌を抑えたり、働きをブロックしたりすることで、がんの増殖を「兵糧攻め」にします。
対象: 主に乳がん、前立腺がん、子宮体がんなど。
抗がん剤治療のメリット
①全身へのアプローチ
白血病や悪性リンパ腫といった血液のがんは、最初からがん細胞が全身を流れているため、特定の場所を切り取る手術では対応できません。こうした全身疾患に対し、がん細胞と同じルート(血液)を通って直接作用するのが抗がん剤です。全身に散らばったがん細胞を網羅的に攻撃することで、切り取ることが難しい血液のがんを完治(根治)させるための手段となります。
②腫瘍を縮小させ、治療の選択肢を広げる
発見時にがんが大きく、重要な臓器を巻き込んでいて手術が難しいようなケースでも、抗がん剤によって腫瘍を小さくできる場合があります。腫瘍が小さくなれば、当初は不可能だった手術が可能になったり、より傷口の小さい術式を選べるようになったりと、患者さまの負担が軽減します。
③微小転移を取り除き、がんの再発を防ぐ
手術で目に見えるがんを完璧に取り除いたとしても、画像検査では決して映らないほど小さな「がんの芽(微小転移)」が血液やリンパの中に残っているリスクは拭えません。抗がん剤は、こうした潜伏しているがん細胞を先回りして取り除くことで、将来の再発や転移の可能性を下げられます。
④生活の質(QOL)を維持できる
抗がん剤の役割は、がんを消すことだけではありません。がんが成長して神経や臓器を圧迫することで生じる激しい痛みや苦しさを、腫瘍そのものを小さくすることで根本から和らげます。また、近年は副作用を抑える薬(制吐剤など)の進歩により通院治療も可能となりました。仕事や家族との時間を守りながら治療を継続できることは、患者さまの精神的な支えにもなります。
抗がん剤治療のデメリット
①がんの種類による効果のばらつき
抗がん剤はすべてのがんに対して同じように効果があるわけではありません。がんの種類によって、その有効性には大きな差があります。
- 有効性が高いもの: 乳がん、卵巣がん、精巣がんなどは、抗がん剤に対する反応が良く、大きな効果が期待できます。
- 効果が限定的なもの: 膵がん、肝がん、腎がんなどは、がん細胞の周りが硬い組織に覆われていて薬が届きにくかったり、薬を排出する力が強かったりするため、抗がん剤だけでは十分な効果を得にくいという課題があります。
②全身への副作用
抗がん剤は「増殖のスピードが速い細胞」を狙い撃ちしますが、私たちの体の中には髪の毛、口の粘膜、胃腸、血液を作る場所(骨髄)など、健康であっても活発に生まれ変わっている細胞があります。 薬がこれらの正常な細胞も「がん細胞」と見なして攻撃してしまうため、脱毛や吐き気、激しい倦怠感が生じます。特に免疫力を司る白血球が減る(骨髄抑制)と、感染症にかかりやすくなるため、日常生活にも制限が出てしまいます。
③精神的・経済的負担
治療が数カ月から数年に及ぶ場合、その負担は身体的なものだけではありません。高額な医療費が家計の重荷となる経済的負担だけでなく、外見の変化によるショックや終わりの見えない不安が心を削る精神的負担も重なり、患者さまの生活に大きな影響をもたらします。
④薬剤耐性
治療を続けていく中で最も難しい問題が、がん細胞が抗がん剤を跳ね返す力を身につけてしまう「耐性」です。 がん細胞は生き残るために、自らの中に溜まった薬を外へ排出するポンプのような機能を強化したり、薬の通り道を塞いだりして変化します。それまで順調に効いていた薬がある日を境に効かなくなってしまうリスクがあり、これは抗がん剤治療を続ける上での大きな障害となります。
抗がん剤の治療期間はどのくらい?
抗がん剤の治療期間は、がんの状態や使用する薬剤、治療の目的によって大きく異なります。ここでは、治療期間を左右する要因と、治療フェーズ・がんの種類別のおおまかな目安期間をご紹介します。
治療期間を左右する5つの要因

抗がん剤治療の期間は一律ではなく、さまざまな要因によって変わります。ここでは、治療期間に影響を与える5つの主な要因を解説します。
①がんの種類とステージ
がんの種類とその進行度(ステージ)は、治療期間に最も大きく影響します。たとえば早期の乳がんでは比較的短期間で治療が完了することがある一方、進行した肺がんや膵臓がんでは長期間の治療が必要になる傾向があります。
②治療の目的(根治・緩和・再発予防)
治療の目的が「がんの完治(根治)」なのか、「症状の緩和」なのか、「再発の予防(術後補助療法)」なのかによっても期間は異なります。根治を目指す場合は決められたサイクル数を完遂することが重要ですが、緩和目的の場合は効果が続く限り継続するケースもあります。
③使用する薬剤の種類と治療手順
抗がん剤の種類ごとに投与スケジュールは異なります。複数の薬剤を組み合わせる「多剤併用療法」では、それぞれの薬の特性に合わせたサイクルが組まれます。たとえば、乳がんのHER2陽性タイプでは、抗HER2薬(トラスツズマブなど)を約1年間投与する手順が標準とされています。
④副作用と患者の体調
副作用が強く出た場合には、投与量を減らしたり、休薬期間を延長したりすることがあります。患者さまの全身状態(体力や臓器の機能など)が十分でない場合は、治療の中断や変更を検討することもあり、結果として治療期間が変動します。
⑤薬剤耐性と治療効果の評価
治療を続けていく中で、がん細胞が薬に対して耐性を獲得し、効果が薄れてくることがあります。この場合は、別の薬剤に切り替える「セカンドライン治療」に移行します。CT検査や腫瘍マーカーなどで定期的に治療効果を評価し、その都度方針を見直していくことが重要です。
では、5つの要因を踏まえ、具体的に治療期間の目安を見ていきましょう。
※なお、ここで紹介する期間はあくまで一般的な目安であり、実際の治療は個々の患者さまの状態により異なります。
治療フェーズ別の目安期間

抗がん剤治療の期間は、がんの進行状況や治療の目的によって、いくつかのフェーズに分けられます。以下では、初めて治療を受ける場合から、再発予防、あるいはがんと共生していくステージまで、フェーズごとの一般的な目安を紹介します。
初回治療の場合:数週間〜数カ月
初めて抗がん剤治療を受ける場合、一般的には3〜4週間を1サイクル(1クール)とし、これを4〜6サイクル繰り返します。つまり、おおよそ3カ月〜6カ月が治療期間の目安になります。
日本肺癌学会の肺癌診療ガイドラインでも、初回の化学療法は「3〜4週を1サイクルとして4〜6サイクル投与」とされています。飲み薬以外の抗がん剤は毎日投与するのではなく、投与日と休薬日を組み合わせたスケジュールで進められます。
参考:日本肺癌学会 肺癌診療ガイドライン Q68「薬物療法はいつまで続けるのでしょうか」
進行がん・高リスクがんの場合:数カ月〜1年以上
がんが進行している場合や再発リスクが高い場合は、治療期間が数カ月〜1年以上におよぶこともあります。この段階での治療の主な目的は、がんの完治よりも、進行を抑えて症状を安定させること(緩和・維持療法)にシフトすることが多くなります。
たとえば、肺がんのⅣ期では初回治療終了後もペメトレキセドなどを用いた「維持療法」が行われることがあり、薬に耐性ができ、がんが進行するまで治療を継続します。また、免疫チェックポイント阻害薬は治療効果が認められれば、一般的に2年間の継続が検討されます。
再発がん・長期治療の場合:数年
一部のがんや再発したがんでは、数年にわたって抗がん剤治療を続けるケースもあります。これは、がん細胞が薬に対する耐性(効きにくくなること)を獲得するリスクを抑えたり、再発を防いだりする目的で行われます。
治療が長期にわたる場合、薬の種類を途中で変更(レジメン変更)することもあります。医師と相談しながら、効果と副作用のバランスを見ながら最適な治療を続けていくことが大切です。
がんの種類別の目安期間

がんの種類によって標準的な治療期間は異なります。以下では、代表的ながんについて、抗がん剤治療のおおまかな期間を紹介します。
大腸がんの場合
大腸がんの術後補助化学療法は、FOLFOX療法(オキサリプラチン+フルオロウラシル+ロイコボリン)などを中心に約6カ月間行われるのが一般的です。近年の臨床研究では、リスクの低い一部の患者では3カ月に短縮しても効果に大きな差がないとする報告もあり、治療期間の個別化が進んでいます。
参考:IDEA collaboration(International Duration Evaluation of Adjuvant Chemotherapy)
肺がんの場合
非小細胞肺がんでは、3〜4週間を1サイクルとし4〜6サイクルの化学療法が基本です。分子標的薬が使える場合は、効果が持続する限り継続投与されます。免疫チェックポイント阻害薬の場合は、2年間の投与が一つの目安とされています。
小細胞肺がんの場合は、シスプラチンやエトポシドなどの併用化学療法が4〜6サイクル行われるのが標準的で、治療期間は約3〜5カ月となります。
乳がんの場合
乳がんでは、手術前後の補助化学療法として抗がん剤が使われることが多く、治療期間はおよそ3カ月〜1年です。HER2陽性乳がんの場合は、タキサン系薬剤と抗HER2薬を組み合わせた治療を計1年間行うプロトコルが一般的です。
また、ルミナールタイプ(ホルモン受容体陽性)の乳がんでは、抗がん剤治療の後にホルモン療法を5〜10年間続けることがあります。再発リスクの判定には遺伝子検査(Oncotype DXなど)が活用される場合もあります。
悪性リンパ腫の場合
悪性リンパ腫の中でも代表的なびまん性大細胞型B細胞リンパ腫(DLBCL)では、R-CHOP療法が標準治療とされ、3週間ごとに6〜8サイクル(約4.5カ月〜6カ月)が一般的です。ホジキンリンパ腫では、ABVD療法が2〜6カ月程度行われます。
参考:国立がん研究センター がん情報サービス「悪性リンパ腫 治療」
抗がん剤投与の具体的な流れ
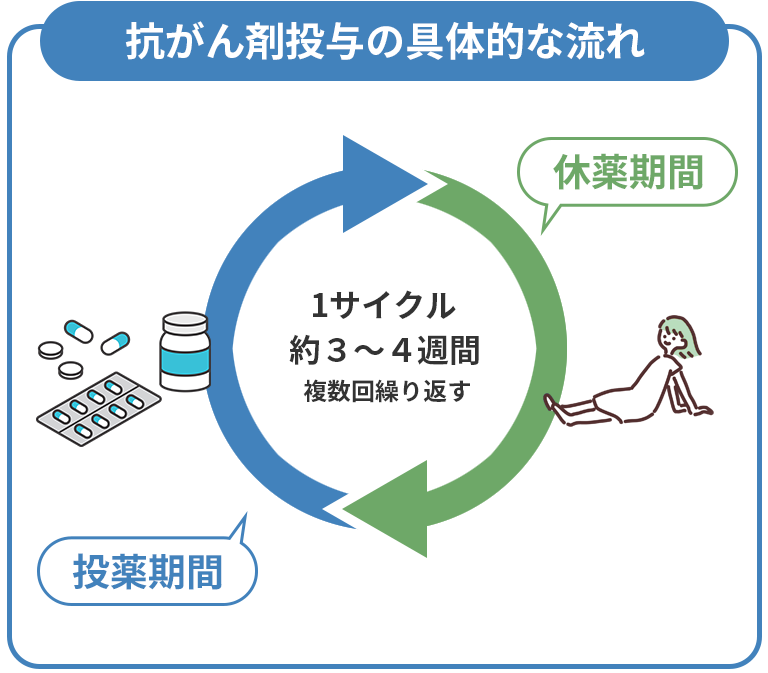
抗がん剤治療がどのように行われるのか、具体的な流れをイメージしにくい方もいるかもしれません。ここでは、投与のサイクルや1回あたりの流れ、休薬期間の過ごし方について説明します。
投与サイクルとスケジュール
抗がん剤治療では、「投与期間」と「休薬期間」を合わせた1セットを「1サイクル(1クール)」と呼びます。多くの場合、3〜4週間で1サイクルが組まれ、これを複数回繰り返して治療を進めます。投与日は週1回の場合もあれば、3週に1回の場合もあり、薬の種類によってさまざまです。
点滴投与の1回あたりの流れ
通院での点滴治療を例にとると、1回の治療はおおむね以下のような流れで行われます。治療全体の所要時間は、1〜数時間程度です。
まず、投与の1時間以上前に吐き気止めの薬を服用します。次に、吐き気止めの点滴(約15分間)を行い、そのあと抗がん剤を点滴します。抗がん剤は1剤だけのこともあれば、複数の薬を順に投与する場合もあります。最後に生理食塩水で点滴ラインを洗い流して終了です。なお、点滴の翌日以降も数日間は吐き気止めの内服薬を服用するよう指示されることがあります。
休薬期間の意味と過ごし方
休薬期間は、抗がん剤によってダメージを受けた正常な細胞が回復するために設けられています。この期間があることで、次のサイクルの治療に耐えられる体力が戻ります。
休薬中は体調に合わせて無理のない範囲で日常生活を送ることができます。ただし、白血球が減少しやすい時期(投与後7〜14日頃)は感染症にかかりやすくなるため、手洗い・うがいの徹底や人混みを避けるなどの注意が必要です。
抗がん剤治療の主な副作用と発症時期
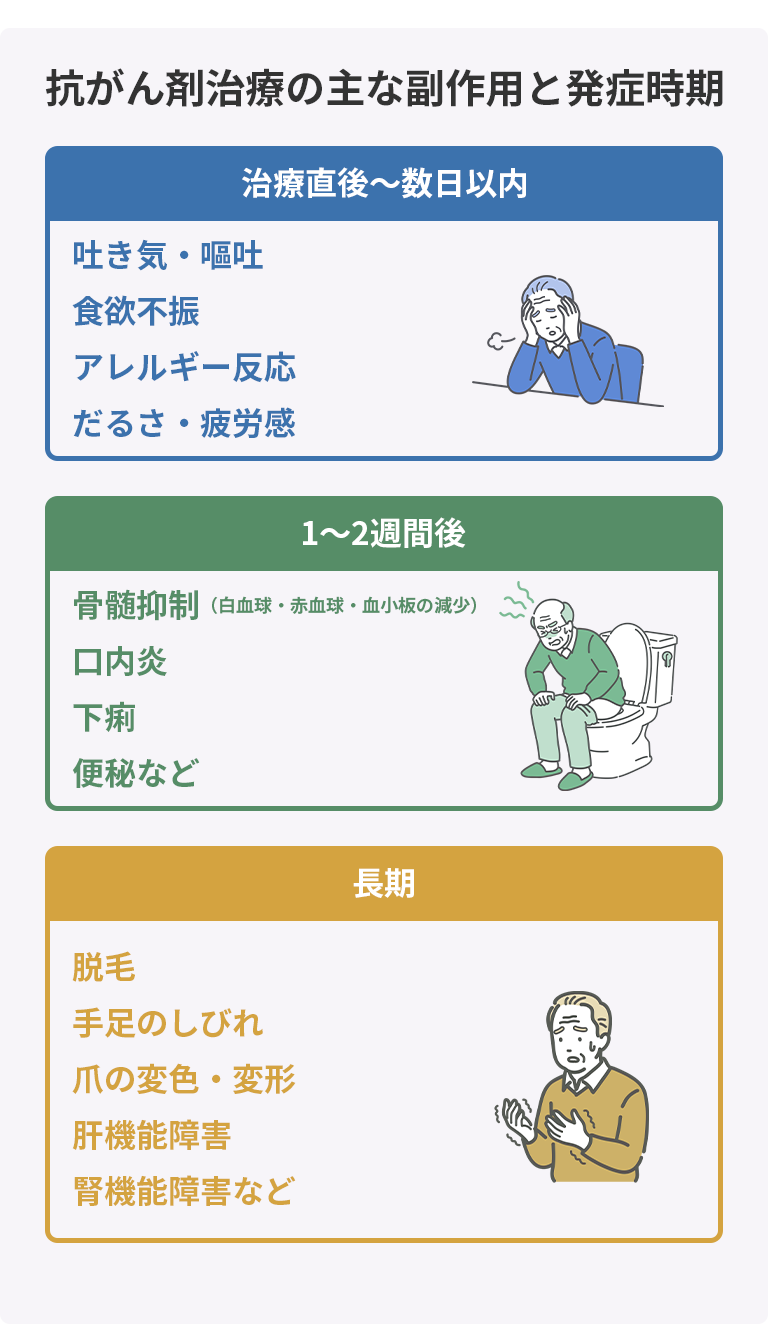
抗がん剤は、がん細胞だけでなく正常な細胞にも影響を与えるため、さまざまな副作用が現れます。副作用の種類や程度は薬剤や個人差によって異なりますが、現れやすい時期にはおおまかなパターンがあります。
治療直後〜数日以内に現れる副作用
投与直後から数日以内には、吐き気・嘔吐、食欲不振、アレルギー反応(発疹・かゆみ等)、だるさ・疲労感などが起こることがあります。特に吐き気については、近年は制吐薬(吐き気止め)の進歩により、以前と比べてかなりコントロールしやすくなっています。
1〜2週間後に現れる副作用
投与から1〜2週間後には、骨髄抑制(白血球・赤血球・血小板の減少)、口内炎、下痢、便秘などが現れやすくなります。白血球が減少すると感染症にかかりやすくなるため、発熱時にはすぐに医療機関に連絡することが重要です。
参考:国立がん研究センター がん情報サービス「薬物療法(化学療法)のことを知る」
長期的に現れる副作用
治療が進む中で、脱毛、手足のしびれ(末梢神経障害)、爪の変色・変形、肝機能障害、腎機能障害などが徐々に現れてくることがあります。脱毛は治療終了後に回復することがほとんどですが、末梢神経障害は回復に時間がかかる場合もあるため、早めに医師に相談しましょう。
抗がん剤の外来化学療法とは
「外来化学療法」とは、一言で言えば「入院せずに、通院しながら受ける抗がん剤治療」のことです。
以前は副作用の管理や安全確認のために数週間の入院が必要でしたが、現在は吐き気止めなどの副作用を抑える薬(支持療法)が進歩したため、日常生活を送りながら病院の専用フロアで点滴を受けるスタイルが主流になりつつあります。
外来化学療法のメリット
外来化学療法の最大のメリットは、自宅で家族と過ごしながら治療を続けられることです。生活のリズムを大きく変えずに済むため、精神的な負担が軽減されやすいと言われています。仕事を続けながら治療に臨む方も増えています。
外来化学療法のデメリット
一方、デメリットとしては、通院の移動が負担になること、副作用が出たときにすぐ医師に診てもらえない不安があること、感染予防や食事管理を自分で行う必要があることなどが挙げられます。通院が難しい場合は入院での治療も選択肢となります。
治療中の仕事や日常生活の工夫
治療中は、副作用の出やすい時期(投与後数日〜1週間程度)と体調が比較的安定する時期のリズムを把握し、仕事や予定をそれに合わせて調整するのがポイントです。
また、体調の変化を日記やメモに記録しておくと、医師への相談や薬の調整に役立ちます。周囲のサポートを受けることも大切であり、職場の上司や同僚、家族に自分の状態を伝えておくことで、無理のない範囲で生活を続けやすくなります。
抗がん剤以外の通院で受けられるがん治療
外来化学療法だけでなく、通院しながら受けられるがん治療は抗がん剤以外にもあります。ここでは代表的な2つの治療法について紹介します。
放射線療法
放射線療法は、放射線をがん細胞に照射してDNAにダメージを与え、がん細胞を死滅させる治療法です。多くの場合、平日に毎日通院して照射を受け、治療期間は1日〜約2カ月です。
近年は照射技術の進歩により、正常な組織への影響を抑えながらがん細胞にピンポイントで照射できるようになっており、手術が難しい場合の治療や術後の補助治療として広く活用されています。
免疫療法
免疫療法は、体にもともと備わっている免疫の力を利用してがん細胞を攻撃する治療法であり、「第四の治療法」として近年注目を集めています。
免疫療法には大きく分けて、免疫チェックポイント阻害薬を用いる方法と、患者さまの免疫細胞を体外で活性化・増殖させてから体内に戻す免疫細胞療法があります。いずれも通院で治療を受けることが可能であり、抗がん剤に比べて副作用が比較的軽い傾向にあります。
抗がん剤治療の負担を軽減する「6種複合免疫療法」という選択肢
抗がん剤治療の副作用や体への負担に不安を感じている方にとって、免疫療法は重要な選択肢の一つです。なかでも「6種複合免疫療法」は、患者さま自身の免疫細胞を活用した治療法として、注目されています。
6種複合免疫療法とは
6種複合免疫療法は、患者さまの血液から免疫細胞を採取し、体外で活性化・増殖させた後、点滴で体内に戻す免疫細胞療法の一つです。NK細胞、NKT細胞、キラーT細胞、ヘルパーT細胞、γδT細胞、樹状細胞という、それぞれ異なる役割を持つ6種類の免疫細胞を「チーム」として活用することで、がん細胞への攻撃力を高めることを目指します。
約3週間の培養期間で、1,000〜2,000万個だった免疫細胞を20〜50億個にまで増やすことができるとされています。治療は採血と点滴のみで行われ、1回の点滴時間は約20〜30分と短く、入院の必要もありません。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
6種複合免疫療法の特徴
6種複合免疫療法は「身体への負担」と「治療効果」のバランスを最適化するための、3つの大きな特徴を持っています。
① 三大療法との併用が可能
6種複合免疫療法の最大の強みは、手術・抗がん剤・放射線といった標準治療と組み合わせて受けられる点にあります。ほぼ全てのがん種に対応しており、それぞれの治療の弱点を補う役割を果たします。例えば、手術で目に見える腫瘍を取り除いた後も、体内に微小ながん細胞が残っている不安は拭えません。そうした「目に見えないリスク」に対しても、全身を巡る活性化した免疫細胞がアプローチし、再発や転移の予防を強力に図ります。
② 自身の細胞を活用するため副作用が少ない
副作用が非常に少なく、体力を削らずに治療を続けられることも大きな特徴です。患者さまご自身の血液から取り出した免疫細胞を培養して戻すため、抗がん剤治療で見られるような脱毛や強い吐き気、白血球の減少といった全身への強いダメージがほとんどありません。「副作用がつらくて今の治療を諦めかけている」という方であっても、免疫療法であれば無理なく継続でき、がんに立ち向かう体力を維持できる可能性があります。
③ 入院が不要
治療のために、大切な日常を犠牲にする必要はありません。 入院の必要は一切なく、3週間に一度、外来で「採血」と「点滴」を受けるだけのシンプルなサイクルで進められます。1クールは6回の投与(約4.5カ月)が基本となっており、先の見通しも立てやすいため、お仕事や家事、介護といった日常生活のリズムを崩さずに治療を両立させることが可能です。
6種複合免疫療法の治療期間とスケジュール
「いつまで治療が続くのか」「どのくらいの頻度で通うのか」は、患者さまにとって最も気になるポイントの一つです。6種複合免疫療法は、仕事やプライベートの予定を大切にしながら、無理なく継続できる明確なスケジュールが組まれています。
1. 基本的なサイクル:約4.5カ月
6種複合免疫療法は、「6回の投与」を1クールとして考えるのが一般的です。
投与の間隔: 通常、3週間に1回のペースでご来院いただきます。この「3週間」という間隔は、体外で育てた免疫細胞を体に戻し、次回の投与まで免疫力の高い状態を維持するのに適したリズムです。但し、患者さまのご容態によって、2週間に1度投与するなど、サイクルを調整させていただくことはございます。
全体の期間: 採血から最初の投与、そして全6回の完了までを合わせると、約4.5カ月〜5カ月が目安となります。
2. 治療開始までの流れ:約2〜3週間
治療を始める前に、まずは患者さまの血液を採取(採血)し、専門の施設で細胞を育てる期間が必要です。
初回採血: 健康状態を確認し、治療に使う免疫細胞を採取します。
培養期間: 最新の設備で、細胞を強力に活性化・増殖させるのに約3週間お時間をいただきます。
投与開始: 細胞が十分に育った段階で、第1回目の点滴(投与)を行います。
3. 2クール目以降の考え方
1クール(6回)終了後、検査結果や患者さまのご体調を見ながら、その後の進め方を医師と相談して決定します。
維持・継続: がんの勢いを抑え、良い状態を長く保つために、2クール目、3クール目と継続される方もいらっしゃいます。
間隔をあける: 経過が非常に良好な場合は、免疫の状態をチェックしながら、投与の間隔をメンテナンスとして少しずつ空けて、継続する選択肢もあります。
6種免疫治療法と抗がん剤治療の比較
| 比較項目 | 抗がん剤治療 | 6種複合免疫療法 |
| 治療の仕組み | がん細胞を直接攻撃、または増殖に必要な分子やホルモンを阻害する。 | 自己免疫細胞(6種)を活性化・増殖させ、本来の力でがんと戦う。 |
| 対象がん | ほぼ全てのがん種に対応。※部位により有効性は異なる。 | ほぼ全てのがん種に対応。三大療法との併用で再発・転移予防にも期待。 |
| 主な目的 | 根治、延命、がんの縮小、再発予防、症状の緩和。 | 免疫力の強化によるQOLの維持、がんの進行抑制の補助、再発予防。 |
| 副作用 | 脱毛、吐き気、強い倦怠感、骨髄抑制(白血球減少)など全身に出やすい。 | 非常に少ない。自己細胞を使用するため、強い副作用がほとんどない。 |
| 費用 | 保険適用。高額療養費制度の対象となり、自己負担には上限がある。 | 全額自己負担。1クール(6回)で約150万〜300万円程度。 |
| スケジュール | 通院または入院。3〜4週間を1サイクルとし、数カ月〜数年継続。 | 入院不要。3週間に一度の投与を計6回(約4.5カ月)が基本。 |
| 受けられる場所 | 全国の大学病院、がん診療拠点病院、一般の内科・外科など。 | 認可を受けた特定の民間クリニック・専門施設。 |
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
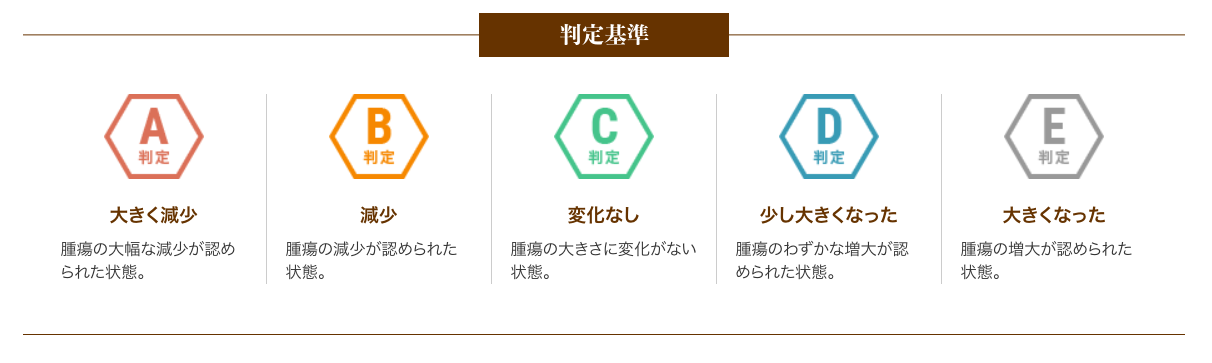

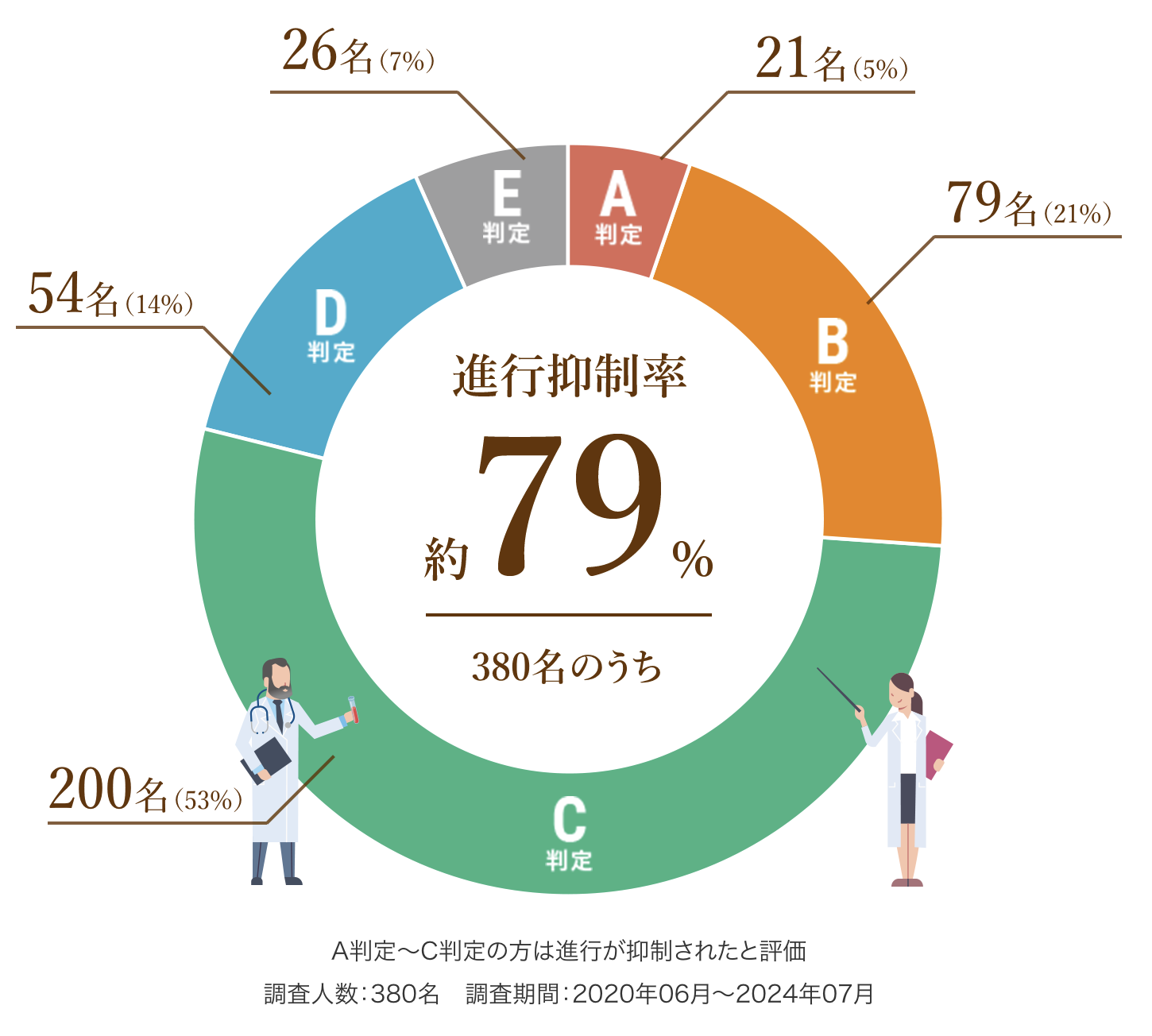
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状となりました。
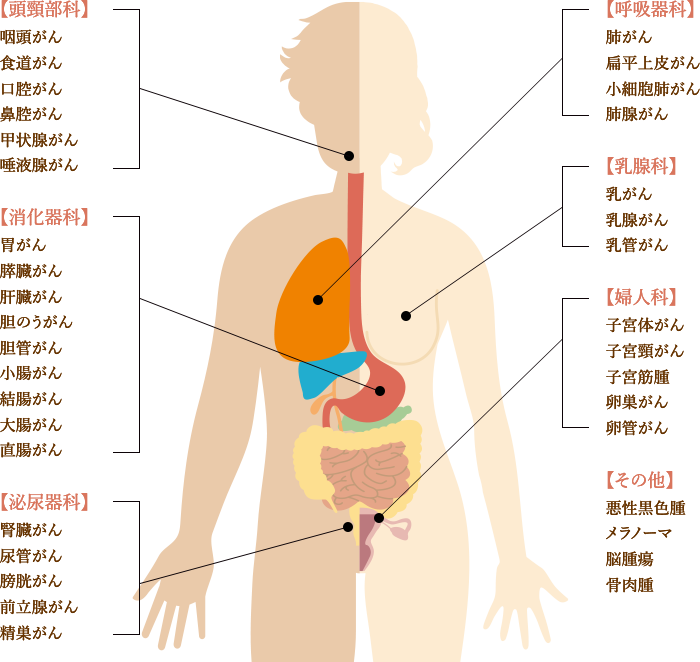
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
6種複合免疫療法のよくある質問
Q:抗がん剤治療を現在受けていますが、併用は可能ですか?
A:はい、可能です。 むしろ、多くの患者さまが抗がん剤や放射線治療と併用されています。免疫療法で自身の免疫力を底上げしておくことで、標準治療の副作用に耐えうる体力を維持し、相乗効果を狙うことができます。他院での治療状況をお伺いした上で、最適なスケジュールをご提案します。
Q:末期(ステージIV)と言われましたが、受ける意味はありますか?
A:QOL(生活の質)を維持するために、大きな意義があります。 当院の治療は、がんを直接攻撃するだけでなく、患者さまが「自分らしく過ごせる時間」を守ることも目的としています。体への負担が少ないため、進行したがんの方でも体力を削ることなく、痛みや倦怠感の緩和、延命効果を目指して取り組んでいただけます。
Q:高齢でも治療を受けられますか?
A:はい、ご高齢の方でも安心して受けていただけます。 自分自身の細胞を使用するため、身体への負担が極めて少ないのが特徴です。80代、90代の患者さまでも、お体に無理のない範囲で通院し、治療を継続されているケースが多くございます。
Q:食事制限や日常生活で気をつけることはありますか?
A:特別な制限はありません。 普段通りの食事や入浴、適度な運動を楽しんでいただいて構いません。むしろ、バランスの良い食事とリラックスした生活は免疫力をさらに高めてくれます。治療当日も、点滴後に体調が悪くなければ、そのままお出かけいただくことも可能です。
Q:どんな副作用がありますか?
A:ご自身の細胞を使用するため非常に軽微ですが、主に以下の3点が見られることがあります。
- 発熱: 投与後、免疫が活性化する過程で37〜38℃程度の熱が出ることがありますが、通常は1日以内に下がります。
- 注射部位の反応: 点滴を打った箇所が少し赤くなったり、腫れたりすることがあります。
- 軽い倦怠感: 投与直後に少し体がだるく感じることがありますが、一晩休めば回復する程度です。
これら以外の、抗がん剤で見られるような脱毛、強い吐き気、白血球減少などは基本的にありません。
まとめ
この記事では、抗がん剤治療の仕組みや期間の目安、そして避けては通れない副作用との向き合い方について解説しました。
がんと診断され、治療が始まると「いつまで続くのか」「今の生活を維持できるのか」といった不安が次々と押し寄せてくるものです。特にお仕事やご家庭での役割がある方にとって、副作用による体力の低下は、心まで暗くさせてしまうこともあるでしょう。
しかし、現在のがん治療は進化しており、副作用を抑えながら通院で治療を続けることが一般的になっています。そして、今ある標準治療を支え、あなた自身の「がんに立ち向かう力」を底上げする免疫療法という新しい選択肢も存在します。
もし、今の治療に不安があったり、もっと体力を守りながら前向きに病気と向き合いたいと感じているなら、ひとりで抱え込まないでください。
同仁クリニックが提供する6種複合免疫療法は、あなた自身の免疫細胞を活性化させ、身体への負担を最小限に抑えながら全身のがん細胞へアプローチする治療です。現在の標準治療(手術・抗がん剤・放射線)と組み合わせて行うことで、再発のリスクに備えるだけでなく、治療に立ち向かうための健やかな体づくりを多角的にサポートします。私たちは、患者さまが副作用に負けず、自分らしい日常生活を一日でも長く維持できるよう、全力でお手伝いいたします。
今の治療をより納得のいくものにするために、6種複合免疫療法について関心がある方は、まずは一度当院にご相談ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00