がん免疫療法コラム
抗がん剤の効果が出ないのはなぜ? 抗がん剤が効く確率・効かなくなる理由、そしてがん治療の新たな選択肢を徹底解説!

「抗がん剤を使っているのに、なぜ効かないのだろう」
「最初は効いていたのに、だんだん効かなくなってきた」
こうした不安を抱えているがん患者さまやご家族は少なくないでしょう。実際、抗がん剤は万能の薬ではなく、がんの種類や進行度、患者さまの体の状態によって効果が大きく異なります。抗がん剤単独の治療で効果が得られるのは30〜40%程度とされており、60〜70%のがんには効かない可能性があるのが現実です。
本記事では、抗がん剤が効かない理由やメカニズムをわかりやすく解説するとともに、効かないと感じたときに検討すべき選択肢について詳しくご紹介します。最後まで読んでいただくことで、ご自身やご家族にとって最善の治療を選ぶための判断材料になるはずです。
INDEX
抗がん剤とは
抗がん剤とは、体内で異常に増殖したがん細胞を攻撃し、ダメージを与えるための「薬剤」の総称です。
最大の特徴は、飲み薬や点滴を通じて血液に入り、全身のどこに潜んでいるがん細胞も逃さず追いかけて攻撃できるという点にあります。この「全身をくまなく巡る」という性質により、手術や放射線などの局所的な治療では手が届かない、目に見えないほど小さながんに対しても効果を発揮する強力な武器となります。
抗がん剤の仕組み
抗がん剤の仕組みは、がん細胞の最大の特徴である「無秩序に、かつ猛スピードで細胞分裂を繰り返す」という性質を逆手に取った攻撃にあります。
私たちの体の中にある正常な細胞の多くは、必要な分だけ分裂して増えますが、がん細胞はブレーキが壊れたかのように増殖し続けます。抗がん剤はこの「増殖のサイクル」を標的にしており、細胞が新しい自分を作ろうとしてDNAを複製するプロセスを化学的に邪魔したり、細胞が2つに分かれる際に必要な装置を物理的に動かなくさせたりします。このように、増殖するために必要な「コピー」や「分割」の作業を強制的に中断させることで、がん細胞を自滅(アポトーシス)へと追い込むのが基本的な仕組みです。
抗がん剤治療のメリット・デメリット
抗がん剤治療を始めるにあたり、その効果と副作用の両面を正しく理解することは、最適な治療法を見極めるための重要な鍵となります。期待できるメリットだけでなく、身体への負担もしっかり把握しておくことで、将来の不安を安心へと変え、納得感のある一歩を踏み出すことができます。
抗がん剤のメリット
抗がん剤治療の最大の価値は、目に見えるがんを取り除くだけでなく、全身のどこかに潜んでいるかもしれない「がんの種」に対しても、血液の流れに乗って同時にアプローチできる点にあります。この全身に作用するという特性が、患者さまにとって具体的にどのようなメリットとなるのかを解説します。
1. 「目に見えないがん」への徹底した追跡と再発予防
手術や放射線は、特定の部位にあるがんを狙い撃ちする「局所治療」ですが、がんはしばしば血液やリンパの流れに乗って、非常に微細な状態で全身へと分散します。 抗がん剤は、こうした画像検査でも捉えられないほど小さな「がんの種」を、全身を巡りながら追跡し、先回りして攻撃します。手術後に抗がん剤を行う最大の目的はここにあり、目に見えないリスクを徹底的に摘み取ることで、将来の再発や転移を未然に防ぎ、長期的な生存の可能性を飛躍的に高められます。
2. 治療の選択肢を広げる「腫瘍の縮小効果」
発見されたがんが大きく、重要な臓器や血管を巻き込んでいる場合、そのままでは手術が難しいケースも少なくありません。しかし、抗がん剤によって腫瘍を縮小させることで、当初は不可能だった手術が可能になったり、より身体への負担が少ない術式を選択できるようになったりします。 これは放射線治療や手術において、体力を温存したり、治療の選択肢を増やすことができるという大きなメリットです。
3. 痛みや苦しさを和らげ、生活の質(QOL)を改善する
抗がん剤は「延命」のためだけの薬ではありません。がんが成長して神経を圧迫したり、臓器を締め付けたりすることで生じる激しい痛みや倦怠感を、腫瘍そのものを小さくすることで根本から緩和する役割も担っています。 がんによる物理的な苦痛を軽減することは、患者さまが「自分らしい日常生活」を取り戻し、家族との時間や趣味の時間を大切に過ごすための大きな支えとなります。
4. 血液・リンパのがんを「根治させるための中心的な治療」
胃がんや肺がんなど、「塊」を作るがん(固形がん)の場合は、手術で取り除くことが可能ですが、白血病や悪性リンパ腫のように、がん細胞が全身の血液やリンパ液の中に流れている病気では、特定の場所だけを切り取る手術が難しくなります。
しかし、抗がん剤は血液に乗って全身に働きかけることが可能であるため、全身に病変が及ぶ白血病などのがんや、あちこちに転移したがん、目に見えないがんへの作用が期待できます。
抗がん剤のデメリット
抗がん剤は、がん細胞の「増殖する力」を抑え込む強力な薬ですが、その攻撃はがん細胞だけを正確に見分けることが得意ではありません。そのため、私たちの体を維持するために必要な「正常な細胞」まで傷つけてしまうという側面があります。
1. 正常な組織へのダメージによる「副作用」
私たちの体には、髪の毛、口の粘膜、胃腸の壁など、常に新しく生まれ変わるために活発に分裂している細胞があります。抗がん剤はこうした「分裂が盛んな細胞」を優先的に攻撃してしまう性質があるため、脱毛、ひどい口内炎、激しい吐き気や食欲不振といった症状が副作用として起こりやすくなります。
2. 骨髄への影響による「免疫力の低下」
血液の成分(白血球や血小板など)を作っている「骨髄」もまた、非常に活発に細胞分裂を繰り返している場所です。ここがダメージを受けると、体内の白血球が減り、外部から侵入するウイルスや細菌と戦う力が弱まってしまいます。その結果、普段なら気にならないような些細な感染症が重症化しやすくなり、治療中には日常生活で細心の注意を払わなければならないという負担が生じます。
3. がん細胞が薬を跳ね返す「薬剤耐性」
抗がん剤治療を継続する中で最も警戒すべきなのが、がん細胞が薬の毒性に慣れてしまう「耐性」です。がん細胞は生き残るために、自らの中に溜まった薬を外へ排出するポンプのような機能を備えたり、薬が効かないように自分自身の性質を変えたりすることがあります。それまで順調に効果が出ていた薬が、ある日を境に全く効かなくなってしまう可能性があるという点は、抗がん剤治療が抱える大きな課題です。
4. 体力の消耗と「自分らしい生活」の制限
強い副作用や免疫力の低下は、想像以上に患者さまの体力を奪います。激しい倦怠感や体調不良によって、それまで当たり前にできていた仕事や家事、趣味の時間が制限されてしまうことも少なくありません。「治療のために生活を犠牲にしている」と感じるなどの精神的なつらさや、生活の質(QOL)の低下を招いてしまうことも抗がん剤治療のデメリットと言えます。
抗がん剤は本当に効くの?

率直に言えば「最初から効かない人もいれば、劇的に効く人もいる」というのが現実です。一般的な医療において抗がん剤は多くのケースで、一時的または持続的にがんを抑え込む効果があります。しかし、その「効く」という言葉の裏側には、知っておくべき2つの側面があります。
①「がんを消す」よりも「進行を遅らせる」のが一般的
一般的に「抗がん剤が効いた」とされるケースの多くは、がんが完全に消失するのではなく、「増殖の勢いを止める」「腫瘍を小さくして、寿命を延ばす」ことを指します。
がんの種類によっては、劇的に効いて完治(根治)を目指せるものもありますが、多くのがんにおいては、抗がん剤だけで全てを消し去ることは簡単ではありません。そのため、手術や放射線と組み合わせて、目に見えないがんを叩くために使われるのが一般的です。
② 「いつかは効かなくなる」という宿命がある
最初はよく効いていたとしても、一般的に抗がん剤には「耐性」という問題がつきまといます。がん細胞が薬の攻撃に慣れてしまい、生き残るための術を身につけてしまうと、それまで効いていた薬がパタりと効かなくなります。
この「いつかは効かなくなる可能性がある」という点が、患者さまが「本当に効くの?」と不安を感じる大きな要因となっています。
抗がん剤が効く確率は?
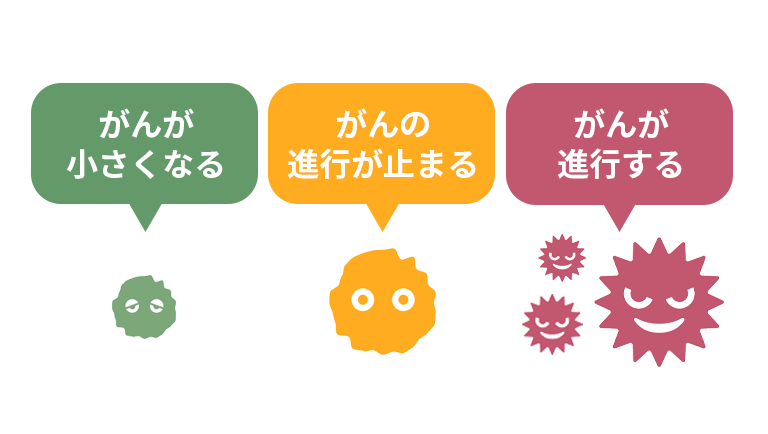
「奏効率」から見る抗がん剤が効く確率
奏効率とは、検査によってがんの大きさが一定以上(一般的に半分以下)に縮小した患者さまの割合を指します。例えば奏効率が30%と説明された場合、一見すると「10人に3人しか効かない」ように思えますが、実際にはこれに「がんの増殖が止まり、大きさが変わらない状態(不変)」の人が加わります。がんが小さくならなくても、進行を食い止めて今の生活を維持できているのであれば、それは治療が成功している一つの形と言えます。
効く確率に影響する要因
抗がん剤が期待通りに効く確率は、がんの種類、進行度(ステージ)、そして個人の体質によって大きく異なります。最初から薬が効きにくいタイプのがんもあれば、治療の途中でがん細胞が薬への抵抗力を身につけ、徐々に効かなくなる(薬剤耐性)ケースもあります。
また、薬を運ぶ血液の流れが悪い、あるいは患者さまの体力が低下していて十分な量の薬を投与できないといった身体の状態も、効く・効かないの確率を左右する要因となります。
効果を最大化するためにできること
統計的な「確率」はあくまで目安であり、一人ひとりの患者さまにどう現れるかは投与してみるまで分かりません。大切なのは、抗がん剤だけに頼るのではなく、副作用を抑えて体力を維持し、薬が最大限に力を発揮できる「体の土壌」を整えることです。
もし標準治療(抗がん剤)の効果が十分でないと感じた場合でも、薬剤の変更やスケジュールの調整、さらには自身の免疫力を活用した治療の併用など、次の選択肢は必ず残されています。
抗がん剤が効きやすいがん・効きにくいがんの種類

抗がん剤の効果は、がんの種類によって大きく異なります。以下はおおまかな目安です。
【効きやすいがん(化学療法単独でも治癒が期待できるもの)】
白血病、悪性リンパ腫、精巣腫瘍、絨毛がんなどの血液がんや一部のがんでは、
抗がん剤による治癒が期待できます。これらのがんは、がん細胞の増殖スピードが速い反面、抗がん剤への感受性も高いという特徴があります。
【比較的効きやすいがん】
乳がん、卵巣がん、小細胞肺がんなどは、抗がん剤への反応が比較的良好ながんとされています。手術や放射線と組み合わせることで、治療成績の向上が期待できます。
【効きにくいとされるがん】
膵臓がん、胆管がん、スキルス胃がん、甲状腺未分化がんなどは、抗がん剤が効きにくいとされています。これらのがんは腫瘍が硬い組織に囲まれていたり、がん幹細胞(後述)の割合が高かったりして、薬剤が到達しにくい構造的な特徴を持っています。
参考:がん治療セカンドオピニオン「がん治療の現状 薬物療法(抗がん剤)」
抗がん剤が効かなくなる3つの原因とメカニズム
治療を順調に進めていたはずなのに、次第に効果が薄れてくるといったケースは珍しくありません。実は、がん細胞には治療の過程で変化し、攻撃をかわそうとする『生き残り戦略』が備わっています。なぜ抗がん剤が効きにくくなるのか、そのメカニズムを3つの視点から紐解いていきましょう。
①薬剤耐性(獲得耐性)
最初は効いていた抗がん剤が徐々に効かなくなる現象を「薬剤耐性」と呼びます。これは、がん細胞が治療の過程で「抗がん剤から身を守る方法」を身につけてしまうことで起こります。
具体的には、がん細胞が薬を細胞の外に排出するポンプ機能を強化したり、薬の効果を無効化する酵素を増やしたり、あるいは薬が結びつく標的タンパク質の形を変化させたりすることで、抗がん剤の攻撃を回避するようになります。
参考:佐藤俊彦先生ブログ「抗がん剤治療が中止になる基準や理由とは?」
②がん幹細胞の存在
がん組織の中には、通常のがん細胞とは異なる「がん幹細胞」と呼ばれる特殊な細胞が少数含まれています。このがん幹細胞は抗がん剤を細胞外に排出する力が通常のがん細胞よりも圧倒的に強く、化学療法や放射線のストレスにも高い耐性を持っています。
そのため、抗がん剤でがんが一度消えたように見えても、がん幹細胞が体内に残っていると、数カ月から数年後に再発してしまうことがあります。がん幹細胞は「がんの親玉」とも呼ばれ、再発や転移の大きな原因とされています。
参考:大阪大学 ResOU「がんを克服するための新しい選択肢を切り開く」
③血管の目詰まりと薬剤到達障害
抗がん剤が効かない原因の一つに、薬ががん細胞まで物理的に届いていないという問題があります。がん組織の周囲にできる血管は正常な血管と異なり不完全な構造をしているため、血栓(血の塊)ができやすく血流が滞りがちです。
抗がん剤は血液に乗って全身をめぐりますが、がん組織への血流が悪いと、投与した薬剤がターゲットまで届かず効果を発揮できません。これは心臓の狭心症(血管が詰まって酸素が届かない状態)に似た現象です。
参考:札幌がんセミナー「抗がん剤はどうして副作用が強く、なぜ効きにくいのか?」
抗がん剤が効かないと感じたときの4つの選択肢

「抗がん剤の効果が感じられない」と感じた場合、どのような選択肢があるのでしょうか。ここでは、主治医と相談しながら検討できる4つの方法を紹介します。
①投与量・期間の調整
現在使用している抗がん剤の効果が不十分だと感じた場合、薬そのものを変える前に、まずは「投与量」や「スケジュール(期間)」を見直すという選択肢があります。がんの状態や患者さまの体力に合わせて、薬の濃度を調整したり、投与の間隔を短くしたりすることで、がん細胞に息を吹き返す隙を与えず、効果を最大限に引き出せる場合があります。
また、あえて休薬期間を適切に設けることで、ダメージを受けた正常な細胞を回復させ、万全の体調で次の投与に臨む調整も行われます。こうした細かなコントロールによって、同じ薬剤でも効果の現れ方が変わり、治療をより長く、効果的に継続できる可能性があります。
②別の抗がん剤への切り替え
現在使用している抗がん剤が効かなくなった場合、別の抗がん剤に切り替えるという方法があります。がんの治療では、最初に使う抗がん剤を「ファーストライン(1次治療)」、それが効かなくなった後に使う抗がん剤を「セカンドライン(2次治療)」と呼びます。
近年では分子標的薬や免疫チェックポイント阻害薬など、従来の抗がん剤とは異なるメカニズムで作用する新しい薬剤も開発されています。遺伝子検査によってがん細胞の特徴を調べることで、より効果が期待できる薬剤を選択できる場合もあります。
③免疫療法の検討
抗がん剤が効かなくなった場合の有力な選択肢の一つが、免疫療法です。免疫療法とは、人間の体にもともと備わっている免疫の力を高めてがんと闘う治療法で、手術・放射線・抗がん剤に次ぐ「第4の治療法」として注目されています。
免疫療法には、免疫チェックポイント阻害薬(がん細胞が免疫にかけているブレーキを解除する治療)や、免疫細胞療法(患者さまの免疫細胞を体外で活性化させて戻す治療)など、さまざまな方法があります。三大療法と比較して副作用が少ないことが大きな特徴です。
④緩和ケアの導入
緩和ケアとは、がんに伴う心身のつらさを和らげるケアのことで、「治療をあきらめること」とは異なります。抗がん剤治療と並行して受けることもできますし、抗がん剤を中止して緩和ケアに切り替えることもできます。
緩和ケアを早い段階から導入することで、身体的な痛みや精神的な不安が軽減され、QOL(生活の質)の維持・向上が期待できます。治療に伴う苦痛は我慢する必要はありません。
抗がん剤を途中でやめたらどうなる? 余命との関係
「抗がん剤をやめたら余命が縮まるのでは」と不安に感じる方は多いですが、抗がん剤が効かないことと余命が近いことはイコールではありません。
抗がん剤治療を中止する主なケースとしては、がんの症状が悪化して有効な薬剤がなくなった場合、体調が悪化して治療の継続が体力的に困難になった場合、そして患者さま自身がQOLの維持を優先したい場合があります。
がん患者さまの全身状態を示す指標に「パフォーマンス・ステータス(PS)」があり、0(問題なく活動できる)から4(完全に寝たきり)の5段階で評価されます。一般的に、PS3以上(日中の半分以上をベッドで過ごす状態)になると、抗がん剤治療が積極的に行われるケースは少なくなります。
大切なのは、治療の中止が「あきらめ」ではないということです。積極的治療の中止後も、緩和ケアや免疫療法など、患者さまの状態に合わせたサポートを受けることが可能です。何を優先し何を選択するかは患者さまご本人の自由であり、信頼できる医師に相談の上、納得できる選択をすることが最も重要です。
参考:国立がん研究センター がん情報サービス「パフォーマンス・ステータス」
抗がん剤に頼らないがん治療
がんの治療は抗がん剤だけではありません。患者さまの状態やがんの進行度に応じて、さまざまな治療法を選択・併用することが可能です。
手術療法
手術療法は、がん組織をメスで直接切除する局所療法です。がんが限られた部位にとどまっている場合、最も確実に治癒を目指せる治療法ですが、転移が広がっている場合は手術だけでは対応が難しいことがあります。
放射線療法
放射線療法は、がん細胞に放射線を照射して破壊する局所療法です。手術が難しい部位のがんや、手術後の再発予防として用いられます。体への負担が手術より小さいことがメリットですが、照射できる放射線の量には上限があるため、効果には限界があります。
免疫療法
免疫療法は、患者さまの免疫力を高めてがんと闘う全身療法です。従来の三大療法と比較して副作用が少なく、体への負担が小さいことが大きな特徴です。免疫チェックポイント阻害薬は一部のがんで保険適用となっており、また自由診療で受けられる免疫細胞療法もあります。特に、抗がん剤治療で体力が低下している患者さまや、副作用がつらくて治療の継続が困難な患者さまにとって、副作用の少ない免疫療法は重要な選択肢となり得ます。
抗がん剤治療の負担を軽減する「6種複合免疫療法」という選択肢
ここまで、抗がん剤が効かなくなる原因や、効かないと感じたときの選択肢について解説してきました。最後に、免疫療法の一つとして近年注目されている「6種複合免疫療法」についてご紹介します。
6種複合免疫療法とは
6種複合免疫療法は、患者さま自身の血液から免疫細胞を取り出し、体外で活性化・増殖させた後、点滴で体内に戻す免疫細胞療法の一種です。
この治療法の最大の特徴は、NK細胞、キラーT細胞、NKT細胞、ガンマ・デルタT細胞、ヘルパーT細胞、樹状細胞の6種類の免疫細胞を同時に活性化させる点にあります。それぞれの免疫細胞が異なる役割(がんの発見・情報伝達・攻撃など)を担い、チームとして連携することで、より効果的にがん細胞に対抗できると考えられています。
約3週間の培養で免疫細胞は1,000〜2,000万個から20〜50億個にまで増殖し、基本的に3週間ごとに6回(1クール、約4.5カ月)の投与を行います。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
6種複合免疫療法の3つの特徴
①がん三大療法との併用が可能で、ほぼ全てのがんに対応
6種複合免疫療法は、手術・抗がん剤・放射線という三大療法と併用することが可能です。また、一部の血液がんを除き、ほぼ全てのがん種に対応しています。手術後に残った微小ながん細胞に対する再発・転移予防としても効果が期待されています。
②副作用が少なく、体への負担が小さい
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。このため、抗がん剤治療で体力が低下した方や高齢の患者さまでも治療を受けやすいという利点があります。
③入院不要で、生活リズムを変えずに治療できる
治療は採血と点滴(1回20〜30分程度)のみで完結するため、入院の必要がありません。通院で治療を受けられるため、仕事や家事など日常生活のリズムを大きく変えることなく治療を続けることが可能です。
6種複合免疫療法と抗がん剤治療の違い
「がんに攻撃を加える」という目的は同じですが、その仕組みや身体への影響は大きく異なります。
①治療のアプローチ(作用機序)
抗がん剤: 体外で作られた「化学物質」が主役です。薬そのものががん細胞を直接攻撃します。
6種複合免疫療法: 患者さまご自身の「免疫細胞」が主役です。自分の血液から採取した6種類の免疫細胞を、体外で強力に活性化・増殖させてから体に戻し、自身の力でがんに立ち向かいます。
②ターゲットの狙い方
抗がん剤: 主に「細胞分裂の速さ」を標的にします。がん細胞は分裂が早いため効果的ですが、同時に分裂の早い正常な細胞(髪、粘膜、血液を作る骨髄など)も攻撃してしまいます。
6種複合免疫療法: 6種類の免疫細胞がそれぞれの役割(情報の伝達、直接攻撃、司令塔など)を分担し、「異物(がん)」だけを狙い撃ちします。
③副作用
抗がん剤: 正常な細胞を巻き添えにするため、脱毛、吐き気、激しい倦怠感、免疫力低下といった副作用が避けられない側面があります。
6種複合免疫療法: もともと自分自身の細胞であるため、身体に馴染みやすく、重篤な副作用がほとんどありません。体力を維持しながら治療を続けられるのが最大の特徴です。
④耐性への対応
抗がん剤: 治療を続けるうちにがん細胞が薬を排出したり変化したりして、薬が効かなくなる「薬剤耐性」が起こることがあります。
6種複合免疫療法: 6種類の細胞がチームで多角的に攻めるため、がん細胞が変化しても別の細胞がカバーして攻撃を継続できる強みがあります。
⑤がん細胞への到達プロセス
抗がん剤: 薬剤が血液という「道路」に乗って運ばれるため、がん組織の周りの血管で目詰まりが起きていると、ターゲットにたどり着くことができません。
6種複合免疫療法: 免疫細胞は、自ら意思を持って動く「生きた細胞」です。たとえ血管が未発達で血流が悪くても、免疫細胞は血管から這い出し、がん組織の隙間を自らの足で進んでがん細胞を探索します。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
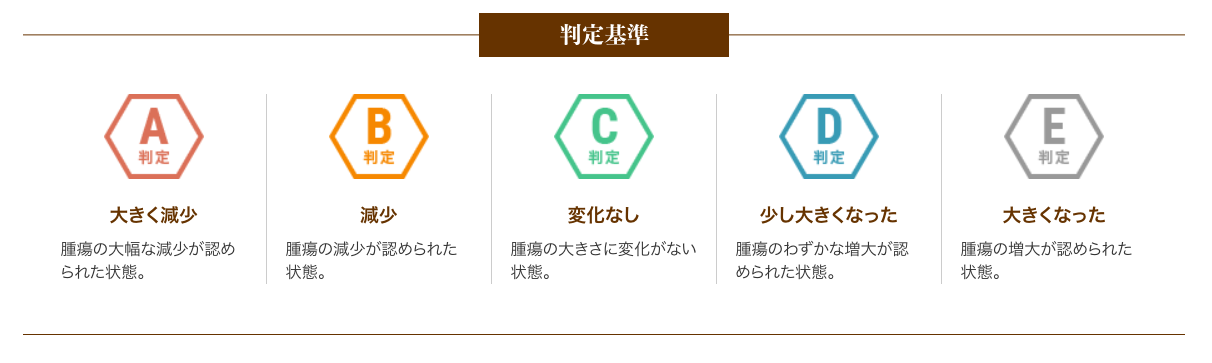

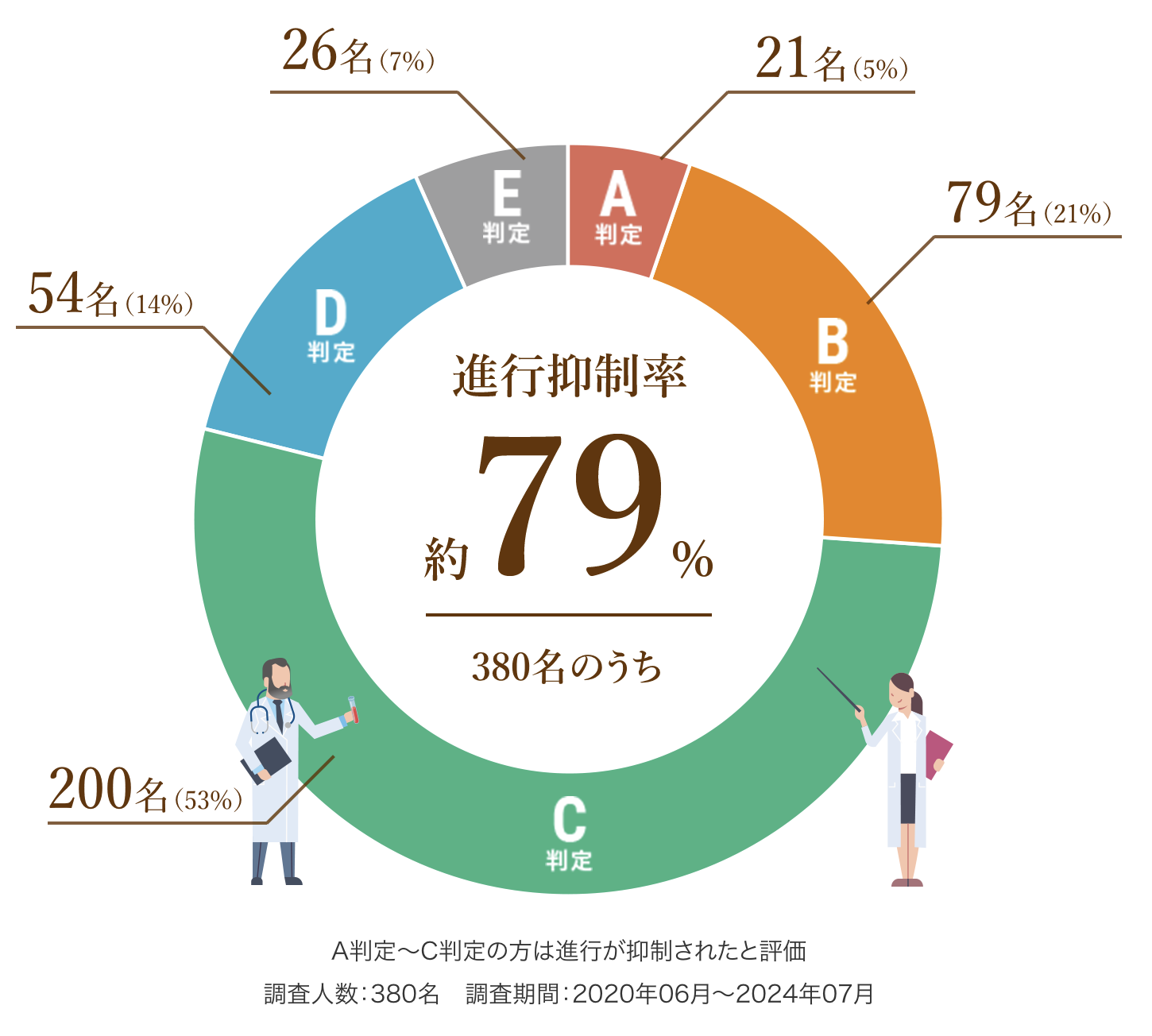
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
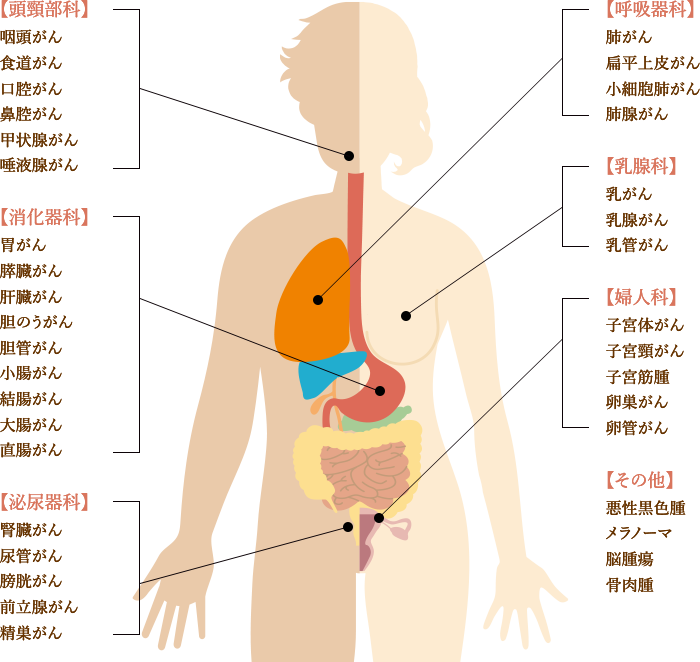
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
6種複合免疫療法のよくある質問
Q:抗がん剤治療を現在受けていますが、併用は可能ですか?
A:はい、可能です。 むしろ、多くの患者さまが抗がん剤や放射線治療と併用されています。免疫療法で自身の免疫力を底上げしておくことで、標準治療の副作用に耐えうる体力を維持し、相乗効果を狙うことができます。他院での治療状況をお伺いした上で、最適なスケジュールをご提案します。
Q:費用はいくらぐらいでしょうか?
A:治療の目的やコースにより異なりますが、1回あたりの治療費は約27万〜33万円(税込)です。標準的な「1クール(6回投与)」を行う場合、総額では約160万〜200万円前後が目安となります。同仁クリニックの技術を用いた治療には、主に以下の2つのコースがあります。
| コース名 | 特徴・目的 | 1回あたりの治療費 | 1クール(6回)の目安 |
| BASICコース | 免疫力の向上・がん予防・再発予防 | 275,800円 | 約166万円 |
| CSCコース | がん幹細胞を標的とした治療・再発防止 | 325,300円 | 約196万円 |
※上記費用には「初期培養費(16,500円/クール初回のみ)」が含まれています。
※医療機関によって、別途「初診料」「検査料」「手技料(点滴代)」がかかる場合があります。
Q:高齢でも治療を受けられますか?
A:はい、ご高齢の方でも安心して受けていただけます。 自分自身の細胞を使用するため、身体への負担が極めて少ないのが特徴です。80代、90代の患者さまでも、お体に無理のない範囲で通院し、治療を継続されているケースが多くございます。
Q:どんな副作用がありますか?
A:ご自身の細胞を使用するため非常に軽微ですが、主に以下の3点が見られることがあります。
- 発熱: 投与後、免疫が活性化する過程で37〜38℃程度の熱が出ることがありますが、通常は1日以内に下がります。
- 注射部位の反応: 点滴を打った箇所が少し赤くなったり、腫れたりすることがあります。
- 軽い倦怠感: 投与直後に少し体がだるく感じることがありますが、一晩休めば回復する程度です。
これら以外の、抗がん剤で見られるような脱毛、強い吐き気、白血球減少などは基本的にありません。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
まとめ
本記事では、「抗がん剤が効かない」という悩みに対して、その原因やメカニズム、がん種別の効きやすさ、そして効かないときの選択肢について幅広く解説しました。
抗がん剤は単独で使用した場合、効果が得られるのは30〜40%程度であり、効かない可能性がある治療法です。その原因としては、がん細胞の薬剤耐性、がん幹細胞の存在、そして薬剤がターゲットに届かないという物理的な問題が挙げられます。
ただし、抗がん剤が効かないからといって治療の道が閉ざされるわけではありません。投与量の調整、別の薬剤への切り替え、免疫療法の導入、緩和ケアの活用など、さまざまな選択肢があります。
がん治療においては、患者さまご自身が正しい情報を得た上で、主治医と十分に相談し、納得できる治療を選択することが何よりも大切です。本記事がその判断の一助となれば幸いです。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00