がん免疫療法コラム
進行がんの余命とは?転移や副作用、免疫療法について解説
「進行がん」と聞くと、「もう治らない」「余命が短い」といった印象を持つ方も少なくありません。
しかし、医学的に「進行がん」とは、がんが初期段階を超えて周囲の組織やリンパ節、他の臓器に広がった状態を指す言葉であり、必ずしも「末期」や「手の施しようがない」という意味ではありません。
近年は、薬物療法や免疫療法などの進歩により、がんの進行を抑えながら長く穏やかに生活を続けられるケースも増えています。
この記事では、「進行がん」の定義や症状、治療の考え方、そして数字(余命)との向き合い方までをわかりやすく解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
進行がんとは?

「進行がん」とは、がんが初期の段階を超えて周囲の組織やリンパ節、他の臓器にまで広がった状態を指します。
必ずしも進行しているからといって余命が短いということではなく、がんの広がりや治療の難易度を示す医学的な分類のひとつです。
がんの「進行度(ステージ)」の基本的な考え方
がんの進行の程度は、一般的に「ステージ(病期)」という分類で表されます。
ステージは、がんの大きさ・広がり・転移の有無などをもとに総合的に判断されます。
代表的な分類には「TNM分類(ティー・エヌ・エム分類)」があります。
これは世界的に用いられている指標で、以下の3つの要素で構成されています。
| 項目 | 内容 |
| T(Tumor) | 原発巣(最初にがんが発生した場所)の大きさや広がり |
| N(Node) | がん細胞がリンパ節に転移しているかどうか |
| M(Metastasis) | 遠くの臓器(肺・肝臓・骨など)に転移しているかどうか |
これらを組み合わせ、ステージ0〜Ⅳの段階に分けて表します。
局所進行がんと転移を伴う進行がん
局所進行がんは、原発部位の周囲組織や近くのリンパ節までがんが及んでいる状態です。
手術や放射線治療で取り除ける場合もあり、根治(がんを完全に取り除くこと)を目指した治療が検討されます。
一方、転移を伴う進行がん(転移性がん)は、がん細胞が血液やリンパの流れに乗って、遠くの臓器(肺・肝臓・骨など)にまで到達している状態です。
この段階では手術による完全な切除が難しいことが多く、化学療法(抗がん剤、分子標的薬など)や免疫療法を中心とした全身治療が検討されます。
「完治が難しい」とされる理由

転移を伴う進行がんは、がんが局所を超えて全身にまで広がっているため、外科的にすべてを取り除くことが難しい場合があります。
また、がん細胞が血液やリンパを通じて目に見えないほど小さく全身に散らばっていることもあり、再発のリスクが残る点も理由のひとつです。
しかし、「完治が難しい」という言葉は、決して希望がないという意味ではありません。
現在では、化学療法や放射線療法、免疫療法の進歩によって、がんの進行を長期的に抑えながら、日常生活を維持できる時代になっています。
治療の目的は「がんをなくすこと」だけでなく、「がんとともに生活の質を保ちながら生きること」へと広がっています。
進行がんの症状例

進行がんでは、がんが大きくなったり、周囲の臓器・神経・血管に影響を与えたりすることで、体にさまざまな症状があらわれることがあります。
ただし、症状の現れ方や程度はがんの種類・部位・進行度によって大きく異なります。
進行がんでは、臓器を問わず次のような全身的な変化が見られることがあります。
| 症状の種類 | 主な内容・特徴 |
| 全身のだるさ(倦怠感) | がんの進行や治療の影響で、強い疲労感が続くことがあります。休んでも改善しにくいのが特徴です。 |
| 体重減少 | 代謝の変化などにより、食事量が変わらなくても体重が減ることがあります。 |
| 食欲不振・吐き気 | 食べたい気持ちが起きにくくなったり、少しの食事でも満腹感やむかつきを感じることがあります。食事量の減少や体力低下につながる場合があります。 |
| 痛み | がんが神経や骨に近い部位に広がると、痛みがあらわれる場合があります。痛みは医療用麻薬などでコントロール可能です。 |
| 貧血・息切れ | がんの進行や出血、骨髄への転移などによって起こることがあります。 |
また、がんの発生部位によっても、現れやすい症状は異なります。以下は主な例です。
| がんの種類 | 主な症状例 |
| 肺がん | 咳・痰・血痰・胸の痛み・息苦しさなど。転移によって肩や背中の痛みが出ることもあります。 |
| 胃がん・大腸がん | 食欲不振・吐き気・腹痛・便通異常(下痢・便秘)・黒色便など。 |
| 肝臓がん | 右上腹部の重さや痛み・黄疸(皮膚や白目が黄色くなる)・むくみなど。 |
| 乳がん | しこりの増大・皮膚のひきつれ・乳頭からの分泌物・腋の下の腫れなど。 |
| 前立腺がん | 排尿しづらい・頻尿・血尿・腰や背中の痛みなど。 |
| 子宮頸がん・卵巣がん | 不正出血・下腹部の張り・腰痛・お腹のふくらみなど。 |
ただし、がんの中には、進行しても自覚症状が少ないものもあります。
例えば、肝臓や膵臓のがんは、臓器の特性上、症状が出にくく、気づいた時には広がっていることもあります。
余命という数字が示す本当の意味
「余命○か月」と医師から伝えられると、多くの方が強い衝撃を受けます。
しかし、医療で示される「余命」は個人の未来を正確に予測するものではなく、あくまで統計的な目安です。
実際には、治療の進歩や体調の変化によって、数字より長く日常生活を続けられる方もいます。
医師が余命をどのように判断しているのか
医師が「余命」を伝える際には、主にこれまでの臨床データ(統計)と患者さまの全身状態をもとに判断します。
具体的には、以下のような要素を総合的に評価します。
| 判断の主な要素 | 内容 |
| がんの進行度(ステージ) | がんがどこまで広がっているか。臓器転移やリンパ節転移の有無など。 |
| 治療への反応 | 抗がん剤や放射線、免疫療法などへの効果がどの程度みられるか。 |
| 全身の状態(PS:PerformanceStatus) | どれだけ日常生活を自力で送れているかを評価する指標。 |
| 合併症・栄養状態 | 持病や体重減少、血液検査の値なども考慮される。 |
これらを踏まえ、過去の多くのデータから「同じような状態の人は平均してこのくらいの期間過ごされた」という統計的な見通しを提示します。
したがって、医師の言う「余命」は未来を確定する宣告ではなく、今後の治療方針を考えるための参考値とも言えます。
「平均余命」「中央値」「生存率」の違い
医療の現場で使われる「余命」に関する言葉には、似ていて混同しやすいものがいくつかあります。
それぞれの意味を理解しておくと、数字の受け取り方が変わります。
| 意味 | 説明 | |
| 平均余命 | ある集団における生存期間の平均値。 | 長期にわたり治療を続けている方の影響で、数値が実際より高く見えることがあります。 |
| 中央値(生存期間中央値) | 全体の中でちょうど真ん中の人が生きていた期間。 | 半分の人がこの期間を超えて生存していることを意味します。 |
| 生存率(5年生存率など) | 特定の期間後に生存している人の割合。 | 「生きている確率」ではなく、「過去の統計に基づく割合」です。 |
これらの数字はすべて過去の集計データであり、今のあなた自身を正確に反映するものではありません。
同じ病名やステージであっても、体力や治療反応、生活環境などにより経過は大きく異なります。
数字にとらわれすぎないための視点
医師が伝える余命の数字は、決して「希望を失うためのもの」ではありません。
むしろ、これからの時間をどう生きるかを考えるための一つの情報として捉えることが大切です。
数字にとらわれすぎないためのポイントは次の通りです。
- 「平均」ではなく「自分自身の経過」に目を向ける。
- 主治医と治療の目的を共有する。
- 日々の体調変化を記録する。
- 「今できること」に意識を向ける。
同じ病名でも治療内容や生活の工夫次第で経過は変わります。
進行がんと共に生きるための治療と工夫
進行がんの治療は、「がんを小さくする」「症状を和らげる」「生活の質を保つ」といった複数の目的をもって行われます。
かつては「治すための治療」と「延命のための治療」がはっきり分かれていましたが、現在では、自分らしく過ごすことを大切にする「生きるための治療」として、がんと共に日常を送るという考え方が広がっています。
延命治療と緩和ケアの違いと選び方
「延命治療」と「緩和ケア」は、目的も内容も異なりますが、どちらかを一方的に選ぶものではありません。
それぞれの特徴を理解することで、今の自分に合った治療を考えることができます。
| 延命治療 | 緩和ケア | |
| 目的 | がんの進行を抑え、生命をできるだけ長く保つ | 痛みやつらさを和らげ、生活の質(QOL)を高める |
| 主な内容 | 抗がん剤治療・分子標的薬・免疫療法など | 痛み・呼吸苦・不安・食欲低下などへの対症療法や心理的サポート |
| 時期 | 病状や体力に応じて継続的に検討 | 診断時から早期に併用可能(終末期だけではない) |
| 担当 | 主治医(腫瘍内科・外科など) | 緩和ケア医・看護師・心理士・ソーシャルワーカーなどチームで対応 |
かつて緩和ケアは「最期のときに受けるもの」と思われていました。
しかし現在では、治療の早い段階から取り入れることで、体と心の負担を和らげ、より良い状態で治療を続けるために活用されています。
日常生活の質を保つための工夫
治療を続けながら、できる限り自分らしい日常を維持することはとても大切です。そのためには、無理をせず「いまの体調に合った過ごし方」を見つけることがポイントです。
体を休める時間と動く時間のバランスをとる
疲れやすいときは、短時間でも横になったり、昼寝を取り入れたりしてエネルギーを温存しましょう。体調が良い日は、軽いストレッチや散歩などで血流を保つと気分も安定します。
食べられるものを工夫する
味覚の変化や吐き気があるときは、食べやすいように味付けや温度を工夫して、無理のない範囲で食事をとるようにしましょう。食事量よりも「少しでも食べられた」という気持ちを大切にしましょう。
心の負担を軽くする時間をもつ
音楽を聴く、花を飾る、日記をつけるなど、小さな「自分らしさ」を感じられる習慣が、心の安定につながります。
支援制度や専門職を活用する
がん相談支援センターや訪問看護、医療ソーシャルワーカーなど、患者さまと家族を支える公的なサポートがあります。
経済的・心理的な負担を一人で抱え込まないことも、生活の質を守る重要な工夫です。
副作用との付き合い方
抗がん剤や放射線治療、免疫チェックポイント阻害剤などの治療では、副作用が出ることがあります。
副作用は治療の妨げになるだけでなく、生活の質にも影響を与えるため、早めの対処と主治医への相談が重要です。
代表的な副作用と対処の一例は以下の通りです。
| 主な副作用 | 対応・工夫の例 |
| 吐き気・食欲低下 | 食事を少量ずつ回数を分けて摂る。冷たいものやにおいの少ない食品を選ぶ。 |
| 口内炎・味覚変化 | 柔らかい食事や常温の飲み物を選ぶ。口の中を清潔に保つ。 |
| 脱毛・肌の乾燥 | 刺激の少ないシャンプー・保湿剤を使用する。帽子やウィッグで気分転換を図る。 |
| 倦怠感・眠気 | 睡眠を十分にとり、活動は体調に合わせて調整する。無理をしないスケジュールにする。 |
| 手足のしびれ | 冷えを防ぎ、手袋や靴下で保護。症状が強い場合は薬の変更を相談する。 |
副作用の感じ方は人それぞれ異なり、「我慢すればいいもの」ではありません。
医師や看護師に早めに伝えることで、薬の調整や緩和ケアの導入によって症状を軽減できる場合があります。
「治療を続けること」だけに目を向けず、「少しでも快適に過ごすための工夫」を積み重ねることが、進行がんと共に生きる力になります。
進行がん治療の新たな選択肢としての免疫療法
これまで、進行がんの治療は主に抗がん剤・放射線治療・手術といった方法が中心でした。
これらは一定の効果をもたらす一方で、副作用や体への負担が大きく、長期間の治療継続が難しいケースも少なくありません。
近年では、こうした課題を補う「免疫療法」が注目されています。
免疫療法とは、本来私たちの体に備わっている免疫の力を高め、自らの細胞でがんを攻撃する治療法です。
体への負担が比較的少なく、他の治療と併用することで相乗効果が期待できる点が大きな特徴です。
その中でも、複数の免疫細胞を同時に活性化させることで、より強力かつ持続的にがんを抑え込むことを目指す治療が「6種複合免疫療法」です。
6種複合免疫療法
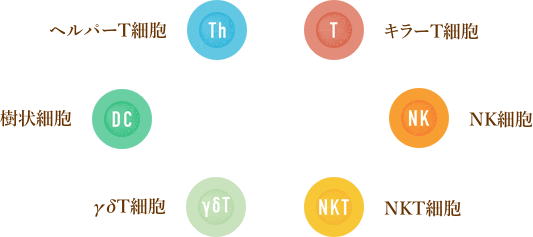
6種複合免疫療法は、6種類の免疫細胞を活性化・増殖させてがん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞にがん細胞の抗原を提示する。
- ヘルパーT細胞:樹状細胞が提示した抗原を認識し、キラーT細胞やNK細胞を活性化させることで攻撃の指令を出す。
- キラーT細胞:抗原をもとにがんを探し出し、攻撃する。
- NK細胞:抗原を隠したがん細胞も探し出し、直接攻撃する。
- NKT細胞:他の細胞を活性化し、免疫環境を改善して攻撃力を高める。活性化させた細胞が長期免疫記憶を獲得し、長期的にがんを攻撃できる。
- ガンマデルタT細胞:指令を必要とせず他のT細胞とは全くちがう方法でがんを認識し攻撃する。
これらの免疫細胞が相互に作用することで、免疫システムが全体的に強化され、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者さまの体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少ない治療法です。
また、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
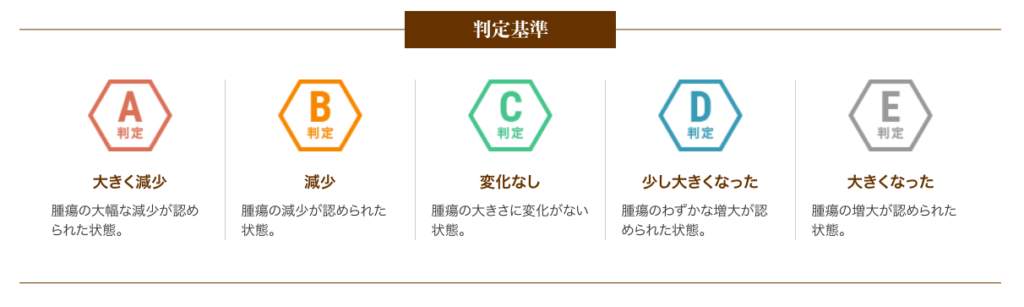

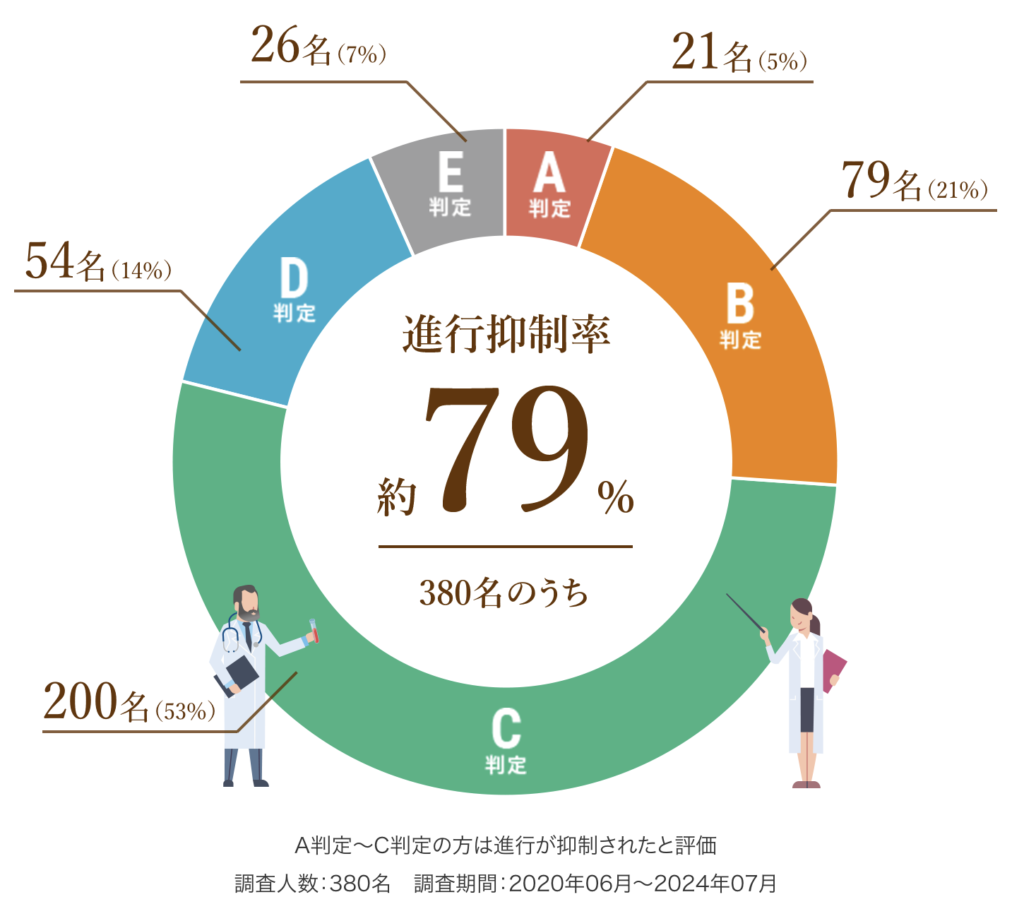
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
6種複合免疫療法とは?
6種複合免疫療法は、6種類の免疫細胞を活性化・増殖させてがん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞にがん細胞の抗原を提示する。
- ヘルパーT細胞:樹状細胞が提示した抗原を認識し、キラーT細胞やNK細胞を活性化させることで攻撃の指令を出す。
- キラーT細胞:抗原をもとにがんを探し出し、攻撃する。
- NK細胞:抗原を隠したがん細胞も探し出し、直接攻撃する。
- NKT細胞:他の細胞を活性化し、免疫環境を改善して攻撃力を高める。活性化させた細胞が長期免疫記憶を獲得し、長期的にがんを攻撃できる。
- ガンマデルタT細胞:指令を必要とせず他のT細胞とは全くちがう方法でがんを認識し攻撃する。
これらの免疫細胞が相互に作用することで、免疫システムが全体的に強化され、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者の体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少ない治療法です。
また、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
FAQ
ここでは、進行がんについて、患者さまやご家族からよく寄せられる質問にお答えします。
Q:余命を教えてほしいと医師に聞いても大丈夫?
もちろん、聞いてもかまいません。
患者さまやご家族の希望に応じて、医学的根拠に基づいた目安を丁寧に説明します。ただし、「余命」は必ずしも正確に予測できるものではない点を理解しておくことが大切です。
医師が伝える余命は、過去の統計や類似症例をもとにした「平均的な見通し」です。同じ病気・ステージであっても、治療への反応や体力、心の状態によって経過は大きく変わります。
Q:進行がんでも治る可能性はある?
がんの進行度によっては、「完全に治す」ことが難しい場合もあります。
しかし、それは「何もできない」という意味ではありません。医療の進歩により、がんの進行を長く抑え、症状を軽くしながら生活を続けることができるケースが増えています。
特に薬物療法や免疫療法などでは、がんの勢いを抑えることで数年単位で穏やかな生活を維持できる例もあります。
また、治療の目的は「がんをなくすこと」だけでなく、「今の生活を少しでも快適に保つこと」も含まれます。
「治る・治らない」という二択ではなく、「がんと付き合いながら、どのように日々を過ごすか」という視点を意識することで、治療にも希望を持ちやすくなります。
Q:家族が余命を知らされたとき、どのように支えればいい?
家族が余命の話を聞いたとき、動揺や悲しみ、無力感を覚えるのは自然なことです。
大切なのは、「どう声をかけるか」よりも、そばにいて話を聴くことです。
また、以下のポイントを参考にしてください。
| 視点 | 支え方の例 |
| 気持ちを受け止める | 「不安だよね」「聞いてつらかったね」と感情を否定せず寄り添う。 |
| 日常を共有する | 体調の良い日に一緒に散歩する、好きな食事を用意するなど、穏やかな時間を大切に。 |
| 情報を一緒に整理する | 医師の説明を一緒に聞き、メモをとるなど、本人の理解をサポートする。 |
| 専門家につなぐ | 医療ソーシャルワーカーや心理士、緩和ケアチームなどへの相談も支えの一つ。 |
家族が心身ともに疲弊してしまうと、支える力も弱くなってしまいます。ときには、家族自身もサポートを受けることが「支え続けるための第一歩」になります。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00