がん免疫療法コラム
乳がんのリンパ節転移とは?余命や生存率、ステージや症状、治療法など解説
乳がんにおいて「リンパ節転移」は、治療や今後の経過を考えるうえで大切な要素のひとつです。
リンパ節は体の中でがん細胞が広がる経路にもなりやすく、転移の有無や範囲によって治療方針や見通しが変わることがあります。
この記事では、乳がんのリンパ節転移とは何か、どのように進行し、どんな症状が現れるのか、そして治療法について詳しく解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
乳がんのリンパ節転移とは

乳がんは、乳腺にできた悪性の細胞(がん細胞)が、周囲の組織やリンパ節に広がっていく病気です。その中でも「リンパ節転移」は、がんが乳腺の外に出てリンパの流れに乗って他の部位へ移動することを指します。
乳がんの治療方針や進行度(ステージ)は、このリンパ節転移の有無や広がりの程度によって大きく変わります。
がんの広がりによる転移(非浸潤がんと浸潤がん)
乳がんは、がん細胞がどの範囲まで広がっているかによって、大きく2つに分けられます。
| 種類 | 特徴 | 転移の可能性 |
| 非浸潤がん(しんじゅんがん) | がん細胞が乳腺の中にとどまっており、周囲の組織には広がっていない。 | リンパ節転移や遠隔転移は基本的に起こらない。 |
| 浸潤がん(しんじゅんがん) | がん細胞が乳腺の外へ広がり、血管やリンパ管に入り込んでいる。 | リンパ節や他の臓器(肺・骨・肝臓など)へ転移する可能性がある。 |
非浸潤がんの段階では、手術で病変を取り除くことで治癒を目指せる可能性が高いとされています。
一方で、浸潤がんでは、がんがリンパ管を通って脇の下(腋窩リンパ節)などに転移することがあります。
転移による進行度と生存率
乳がんの進行度(ステージ)は、腫瘍の大きさ(T)・リンパ節転移の有無(N)・遠隔転移の有無(M)をもとに総合的に判断されます。
特にリンパ節転移の有無や数は、ステージ分類に大きく影響します。
| ステージ分類 | 主な状態 | 生存率 |
| ステージⅠ | 腫瘍が2cm以下でリンパ節転移なし。 | 95.2% |
| ステージⅡ | 腫瘍が2〜5cm、または2cm以下でも腋窩リンパ節転移あり。遠隔転移なし。 | 90.9% |
| ステージⅢ | 腫瘍が5cmを超える、または複数のリンパ節(腋窩・内胸・鎖骨上など)に転移。皮膚や胸壁への浸潤を伴う場合もある。 | 77.3% |
| ステージⅣ | 肺・骨・肝臓・脳など、他臓器への転移がある。 | 38.6% |
出典:院内がん登録生存率集計結果閲覧システム 乳がん5年生存率|がん情報サービス
リンパ節転移とステージ分類
乳がんの「ステージ分類(病期分類)」は、がんがどの範囲まで広がっているかを表す重要な指標です。治療方針や予後(今後の見通し)を判断するために用いられ、その中でも「リンパ節転移」はステージを決める大きな要素のひとつです。
乳がんのステージは、主に以下の3つの観点(TNM分類)をもとに総合的に決定されます。
| 分類項目 | 意味 | 主な評価内容 |
| T(Tumor) | 原発腫瘍の大きさ・広がり | 腫瘍の直径(例:2cm以下、5cm以上など) |
| N(Node) | リンパ節転移の有無と範囲 | 腋窩(えきか)・鎖骨下・胸骨周囲などへの転移 |
| M(Metastasis) | 遠隔転移(体の離れた臓器への転移)の有無 | 肺・肝臓・骨・脳など |
また、乳がんのリンパ節転移は、主に腋窩リンパ節(わきの下)を中心に、転移の「数」や「位置」によって段階的に分類されます。
| 分類 | 状態の目安 | 主な特徴 |
| N0 | 転移なし | リンパ節への転移は認められない。 |
| N1 | 転移が1〜3個 | 腋窩リンパ節に限られる。比較的早期の段階。 |
| N2 | 転移が4〜9個 | 腋窩リンパ節や胸骨近くまで広がる場合がある。 |
| N3 | 10個以上または鎖骨周囲にも転移 | より広範囲のリンパ節に転移している状態。 |
これらの情報をもとに、腫瘍の大きさ(T)や遠隔転移(M)の有無と組み合わせて、最終的なステージ(0〜Ⅳ)が決まります。
主な転移先
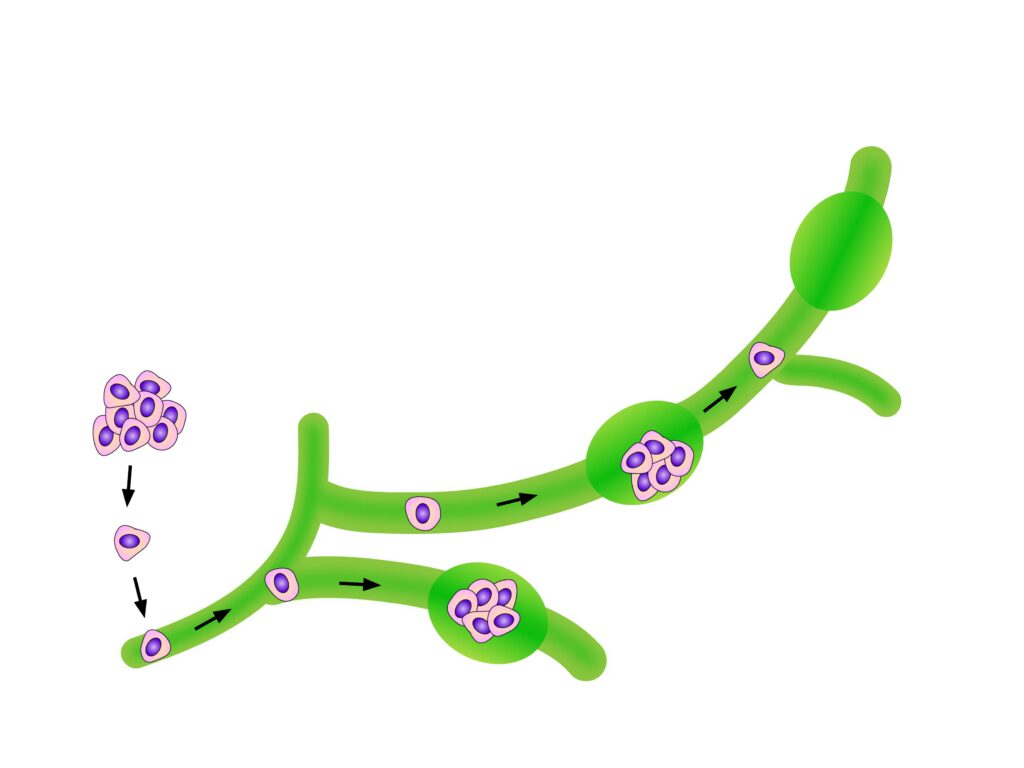
乳がんの転移は、リンパや血液の流れに乗って全身へ広がります。
最初に影響を受けやすいのが、乳房周辺のリンパ節(リンパ管の中継点)です。リンパ節転移が進むと、さらに遠くの臓器(骨・肺・肝臓・脳など)へと広がる「遠隔転移」が起こることもあります。
腋窩(えきか)リンパ節
腋窩リンパ節は、乳がんのリンパ節転移で最も多くみられる部位です。
乳房から脇の下にかけてリンパが流れており、がん細胞が最初に到達しやすい場所とされています。転移の程度によっては、リンパ節の腫れやしこりが確認されることがありますが、初期段階では自覚症状がないことも多いです。
内胸リンパ節
内胸リンパ節は、胸骨(胸の中央の骨)に沿って左右に存在するリンパ節です。
乳房の内側(胸の中央寄り)にできた乳がんの場合、ここに転移することがあります。内胸リンパ節転移は体の深部に位置しているため、触診ではわかりにくく、画像検査(CTやPET-CT)で確認されることが多いのが特徴です。
鎖骨上リンパ節
鎖骨上リンパ節は、首と肩の間(鎖骨の上)に位置するリンパ節です。
腋窩や内胸のリンパ節を経由してがんがさらに広がると、この部位に転移がみられることがあります。鎖骨上リンパ節への転移は、がんが乳房の領域を超えて広がっている状態を示し、ステージ分類ではステージⅢC(局所進行がん)に該当することが多いです。
遠隔転移(骨、肺、肝臓、脳など)
リンパ節を経てさらにがんが血流に乗ると、体の離れた臓器に転移する「遠隔転移」が生じることがあります。
乳がんでよくみられる転移先は、以下のとおりです。
- 骨
- 肺
- 肝臓
- 脳
遠隔転移が確認された場合、病期はステージⅣに分類されます。
リンパ節転移による症状
乳がんのリンパ節転移では、転移した部位や広がり方によって現れる症状が異なります。
初期の段階では自覚症状がないことも多く、検査で偶然見つかるケースも多いです。
一方で、転移が進行すると、しこりや痛み、むくみなどの身体的な変化が現れることがあります。
| 転移先 | 主な症状・特徴 |
| 腋窩(えきか)リンパ節 | ・脇の下に硬いしこりを感じる ・脇の下の違和感や張り感 ・腕や手のむくみ(リンパ浮腫) |
| 内胸リンパ節 | ・胸の中央部の圧迫感や鈍い痛み ・深呼吸や姿勢で感じる違和感 ・咳や息苦しさ |
| 鎖骨上リンパ節 | ・首元や鎖骨の上に硬いしこり ・首や肩の張り、つっぱり感 ・腕のしびれやむくみ |
| 遠隔転移(骨・肺・肝臓・脳など) | ・骨:背中・腰の痛み、骨折しやすくなる ・肺:咳、息切れ、胸の痛み ・肝臓:倦怠感、黄疸、腹部の張り ・脳:頭痛、吐き気、手足のまひ |
これらの症状はすべてがん特有のものとは限らず、疲労や他の病気によっても起こることがあります。そのため、体調の変化を感じたときには医療機関へ相談することが大切です。
リンパ節転移を調べる検査方法

リンパ節転移の有無を確認するためには、以下の検査が実施されます。
画像検査
リンパ節の腫れや形の変化を調べるため、以下の検査が行われます。
| 検査名 | 特徴 |
| 超音波検査(エコー) | 脇の下などに超音波をあて、リンパ節の腫れや形を確認。痛みが少なく、最初に行われる検査。 |
| CT検査 | 造影剤を用いて体の断面を撮影し、胸や腹部のリンパ節転移・遠隔転移の有無を確認する。 |
| MRI検査 | 磁気で体内を画像化。胸の奥や鎖骨付近など、CTで見えにくい部分を詳しく評価する。 |
| PET-CT検査 | 放射性ブドウ糖を使い、全身のがんの活動や転移の有無を一度に把握する。 |
画像検査で転移が疑われる場合は、さらに細胞や組織を直接調べる検査へと進みます。
細胞診・生検
リンパ節に針を刺して細胞や組織を採取し、がんの有無を確認します。
| 検査名 | 内容 |
| 穿刺吸引細胞診(FNA) | 細い針で細胞を吸い取り顕微鏡で確認。短時間で済み、痛みも軽い。 |
| 針生検(コアニードル) | 太めの針で組織を採取。転移の有無に加え、ホルモン受容体やHER2なども解析できる。 |
センチネルリンパ節生検
手術中に、がん細胞が最初に到達するセンチネルリンパ節を取り出し、転移の有無を調べます。転移が確認されなければ、他のリンパ節を大きく切除せずに済むため、リンパ浮腫のリスクを減らせるという利点があります。
その他の検査
がんがさらに進行している可能性がある場合、以下の検査も行われます。
- 骨シンチグラフィ:骨転移の有無を確認
- 腹部エコー・肝機能検査:肝臓転移を確認
- 脳MRI:脳転移が疑われる場合に実施
これらの検査は、がんの全身への広がりを把握する目的で行われ、リンパ節転移の状況と合わせて治療方針が決定されます。
転移した乳がんの治療法

乳がんがリンパ節や他の臓器に転移している場合でも、治療の目的は「がんの進行を抑え、症状を軽くし、できる限り日常生活の質を保つこと」にあります。
ここでは主な3つの治療法について解説します。
手術療法
転移があっても、がんが局所(乳房やリンパ節)に限られている場合には、手術が検討されることがあります。
主な目的
- 原発のがん(乳房内の腫瘍)を取り除き、症状を軽くする
- 感染や出血、においなど、生活の質を下げる要因を取り除く
- 放射線療法や薬物療法の効果を高める
主な手術の種類
| 手術法 | 内容 | 適応例 |
| 乳房部分切除術 | 腫瘍とその周囲のみを切除する。 | 転移が限局し、がんが小さい場合。 |
| 乳房全摘術 | 乳房全体を切除する。 | 腫瘍が大きい、または複数の部位に広がっている場合。 |
| リンパ節郭清(リンパ節切除) | 腋窩リンパ節など、転移したリンパ節を切除する。 | 局所転移の制御目的で行う場合がある。 |
遠隔転移がある場合は、手術だけでがんを完全に取り除くことは難しいため、薬物療法と併用して行われます。
化学療法
化学療法は、全身に広がったがん細胞を抑えるための治療です。抗がん剤を静脈注射や点滴で投与し、体内の目に見えないがん細胞にも作用します。
主な目的
- がんの進行を抑える
- 腫瘍を縮小し、痛みや圧迫症状を軽くする
- 他の治療(放射線・手術)の効果を高める
化学療法は、通常3〜4週間を1サイクルとして、複数回に分けて行います。副作用として、吐き気・脱毛・倦怠感・白血球の減少などがみられますが、最近では副作用を軽減する薬やサポート療法が進歩しています。
また、がんの性質に応じて分子標的薬などを選択することもあります。
放射線療法
放射線療法は、高エネルギーのX線を照射してがん細胞を破壊する治療法です。手術後の再発予防や、転移したがんによる痛みや圧迫症状の緩和にも広く用いられています。
主な目的
- 局所に残ったがん細胞を減らし、再発を防ぐ
- 骨転移やリンパ節転移による痛み・腫れ・神経圧迫を和らげる
- 出血や腫瘍の増大による苦痛を抑える
放射線療法は、1日1回、週5日を2〜6週間程度行うのが一般的です。照射自体に痛みはありませんが、照射部位の皮膚の赤みや倦怠感など、一時的な副作用が現れることがあります。
乳がんと免疫療法

乳がんの治療といえば、これまで主に手術・薬物療法(抗がん剤やホルモン療法)・放射線療法の3つが中心でした。
しかし近年、体の「免疫の力」を利用してがんと闘う「免疫療法」が注目されています。免疫療法は、がんを攻撃する免疫細胞の働きを高めたり、免疫のブレーキを解除したりすることで、体本来の防御力を取り戻すことを目的とした治療法です。
例えば、免疫チェックポイント阻害薬の一つである「ペムブロリズマブ(キイトルーダ®)」は、トリプルネガティブ乳がんなどに効果が期待されています。
また、自分の免疫細胞を採取し、体外で活性化・増殖させてから体内に戻す「免疫細胞療法」も注目されています。代表的なものとして、NK細胞療法、樹状細胞ワクチン療法、6種複合免疫療法などがあります。
6種複合免疫療法とは?
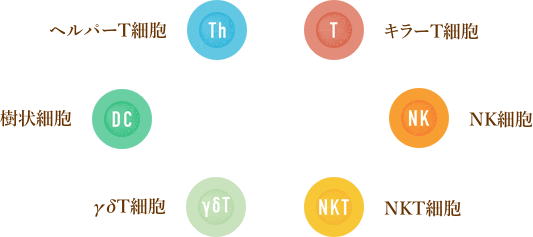
6種複合免疫療法は、6種類の免疫細胞を活性化・増殖させてがん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞にがん細胞の抗原を提示する。
- ヘルパーT細胞:樹状細胞が提示した抗原を認識し、キラーT細胞やNK細胞を活性化させることで攻撃の指令を出す。
- キラーT細胞:抗原をもとにがんを探し出し、攻撃する。
- NK細胞:抗原を隠したがん細胞も探し出し、直接攻撃する。
- NKT細胞:他の細胞を活性化し、免疫環境を改善して攻撃力を高める。活性化させた細胞が長期免疫記憶を獲得し、長期的にがんを攻撃できる。
- ガンマデルタT細胞:指令を必要とせず他のT細胞とは全くちがう方法でがんを認識し攻撃する。
これらの免疫細胞が相互に作用することで、免疫システムが全体的に強化され、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者の体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少ない治療法です。
また、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
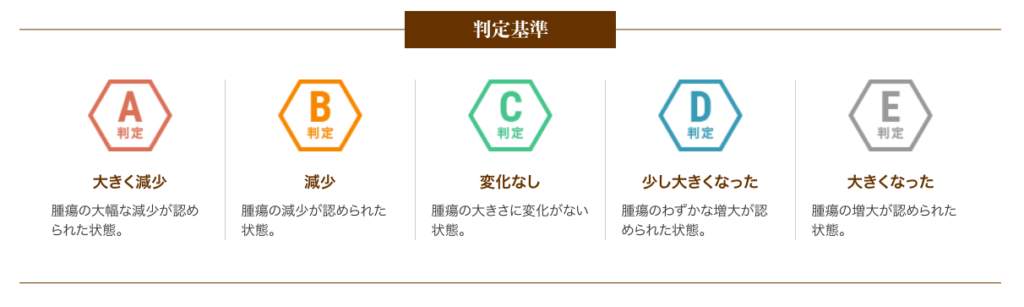

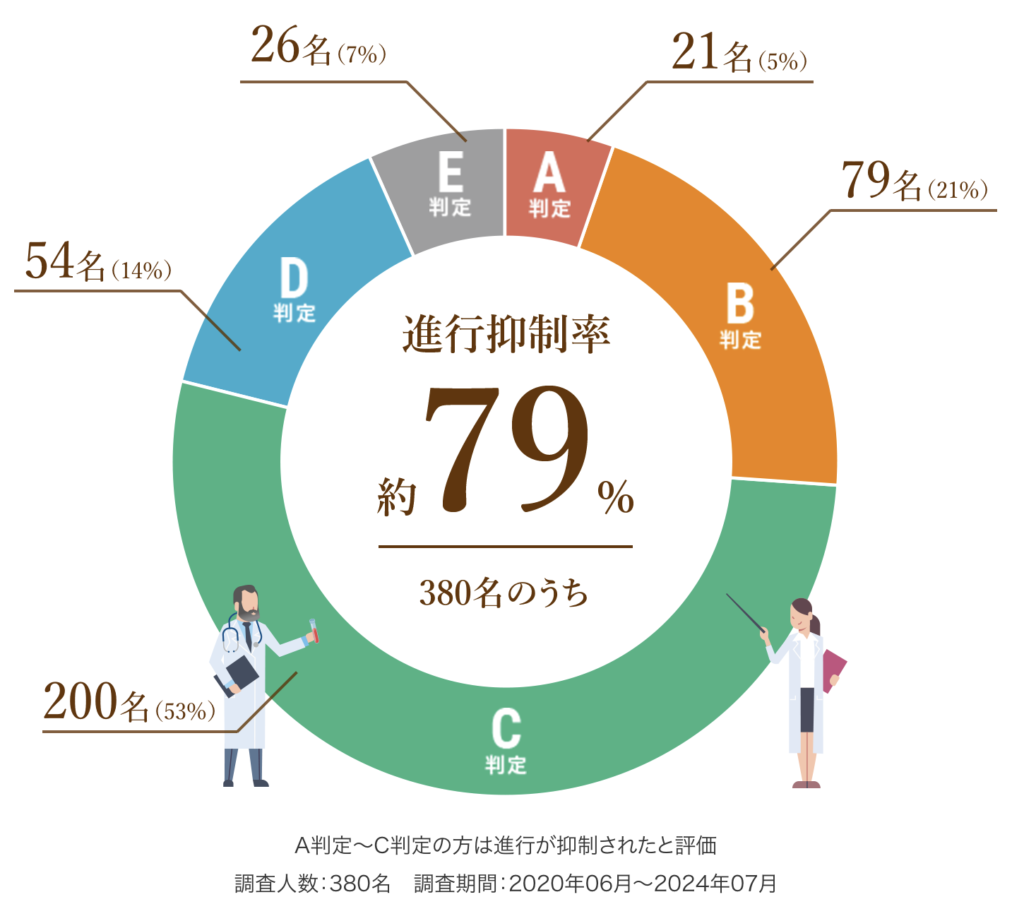
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
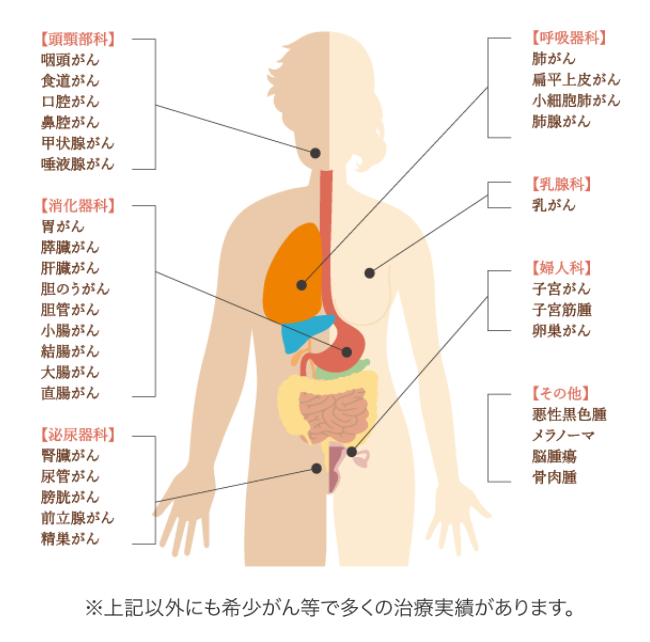
詳細は以下よりお問い合わせください。
FAQ
ここでは、乳がんやリンパ節転移に関して、よく寄せられる質問にお答えします。
Q:乳がんのリンパ節転移は、何センチ以上からですか?
腫瘍の大きさだけで「リンパ節転移がある・ない」が決まるわけではありません。
リンパ節転移は、がんの「大きさ」よりも、がん細胞がリンパ管や血管に入り込むかどうか(浸潤の有無)によって起こります。一般的に、腫瘍が2cmを超える(ステージⅡ相当)ころから転移リスクが高まる傾向がありますが、1cm未満でも転移するケースもあり、大きさだけでは判断できないのが現実です。
Q:乳がんで進行が早いタイプは?
トリプルネガティブ乳がんやHER2陽性乳がんは、比較的進行が早い傾向があります。
乳がんは、ホルモン受容体(エストロゲン・プロゲステロン)とHER2というたんぱく質の有無によって分類されます。
それぞれ性質が異なり、治療方針も変わります。
| タイプ | 特徴 | 進行の傾向 |
| ルミナールA型(ホルモン受容体陽性・HER2陰性) | 最も多いタイプで、ホルモン療法が有効。 | 進行はゆるやか。 |
| ルミナールB型(ホルモン受容体陽性・HER2陽性または陰性で悪性度高め) | ホルモン療法と抗がん剤を併用することが多い。 | 中程度の進行。 |
| HER2陽性型(HER2のみ陽性) | HER2というたんぱく質が過剰に発現。分子標的薬が効果的。 | 比較的進行が早いが、治療効果も高い。 |
| トリプルネガティブ型(3つすべて陰性) | ホルモン療法やHER2薬が効きにくく、抗がん剤が中心。 | 進行が早く、再発しやすい傾向。 |
進行が早いタイプであっても、近年は分子標的薬や免疫療法の進歩により治療成績が改善しています。それぞれのタイプに応じた治療を選択することで、がんの勢いを抑え、長く穏やかに生活を続けられる可能性があります。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00