がん免疫療法コラム
乳がんにおける抗がん剤治療とは? 免疫治療や放射線治療との違いを解説
乳がんの治療では手術や放射線治療が中心となりますが、進行がんや再発がんなど特定のケースでは抗がん剤治療(化学療法)が重要な役割を果たします。
抗がん剤治療は全身に作用し、がん細胞の増殖や転移を抑える効果が期待されますが、一方で副作用の管理も重要です。
今回の記事では、乳がんにおける抗がん剤治療の役割や適用される状況、副作用が少なく体への負担が小さい治療法である「6種複合免疫療法」について詳しく解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
乳がんにおける抗がん剤治療の目的
乳がん治療において抗がん剤は、がん細胞の増殖を抑え、再発や転移のリスクを減らすために重要な役割を担います。手術だけでは取り切れない微小ながん細胞や、血液やリンパを通じて広がる可能性のあるがん細胞を抑制することが主な目的です。
抗がん剤は治療のタイミングによって目的が異なります。
| 治療タイミング | 目的 |
| 術前(ネオアジュバント療法) | 腫瘍を小さくし、乳房温存手術を可能にするほか、治療効果を評価できる |
| 術後(アジュバント療法) | 手術後に残存している可能性のあるがん細胞を攻撃し、再発リスクを減らす |
| 進行・再発乳がんへの対応 | 症状を緩和し、病状の進行を遅らせる |
乳がんにおける抗がん剤はいつから?治療が必要な人は?
乳がんの抗がん剤治療を始める時期は、病状や治療計画によって異なります。一般的には、手術前に腫瘍を小さくして手術をしやすくする「術前化学療法」や、手術後に再発を防ぐ「術後化学療法」として行われます。
また、進行・再発乳がんでは、症状を抑え、生活の質を維持する目的で投与されます。
抗がん剤治療が検討されるのは、次のようなケースです。
- リンパ節転移がある場合
- ホルモン受容体陰性やHER2陽性など、再発リスクが高いタイプの場合
- 腫瘍が大きく、手術で完全に切除することが難しい場合
乳がんにおける抗がん剤治療の種類
乳がん治療で使用される抗がん剤は、その作用機序によっていくつかの種類に分けられます。
主な薬剤には、DNAを損傷させるものや細胞分裂を妨げるものなどがあり、がんのタイプや治療方針に応じて組み合わせて使用されます。
アルキル化薬
アルキル化薬は、がん細胞のDNAにアルキル基を付加して化学的な変化を起こし、DNAの複製や分裂を阻害する抗がん剤です。細胞分裂の周期に関係なく作用するため、増殖の早い細胞に対して強い効果を示します。乳がん治療では、シクロホスファミドが代表的で、他の薬剤と併用されることが多いです。
主な副作用は骨髄抑制や吐き気、脱毛などです。治療中は定期的な血液検査を行い、副作用の対策を行うことが重要です。
代謝括抗薬
代謝拮抗薬は、がん細胞のDNAやRNAの合成に必要な代謝経路を妨げ、細胞分裂を阻害する抗がん剤です。細胞が新しい核酸を作る過程を阻止し、がんの増殖を抑えます。乳がん治療ではフルオロウラシル(5-FU)やカペシタビンなどが代表的で、主に術後補助療法や再発治療に用いられます。
主な副作用は口内炎や下痢、骨髄抑制などで、症状に応じた適切な管理が必要です。
アントラサイクリン系薬
アントラサイクリン系薬は、DNAに結合して複製を阻害し、がん細胞の増殖を抑える抗がん剤です。さらに、DNAを切断する作用や、細胞のエネルギー生成を妨げる働きもあります。乳がん治療ではドキソルビシン(アドリアマイシン)やエピルビシンが代表的です。
主な副作用は骨髄抑制や脱毛、吐き気などがあり、特に心臓への負担(心毒性)が問題となるため、治療中は心機能の定期的なチェックが欠かせません。
微小管阻害薬
微小管阻害薬は、細胞分裂に必要な微小管の形成や機能を妨げ、がん細胞の増殖を抑える抗がん剤です。微小管は細胞内で染色体を分配する役割を担っており、その働きが止まると細胞分裂が中断します。乳がん治療では、タキサン系薬(パクリタキセル、ドセタキセル)やビンカアルカロイド系薬が該当します。
主な副作用はしびれや倦怠感、骨髄抑制などで、治療中は症状のモニタリングと適切な副作用対策が重要です。
ビンカアルカロイド系薬
ビンカアルカロイド系薬は、植物由来の成分から作られた抗がん剤で、微小管の形成を阻害し、細胞分裂を停止させる作用があります。乳がん治療ではビンクリスチンやビノレルビンが用いられ、特に再発や進行例で使用されることがあります。
主な副作用はしびれや感覚異常などの末梢神経障害、便秘、骨髄抑制などです。症状が強い場合は、投与量の調整や支持療法による管理が必要です。
タキサン系薬
タキサン系薬は、微小管を安定化させることで分解を妨げ、細胞分裂を停止させる抗がん剤です。乳がん治療ではパクリタキセルやドセタキセルが代表的で、再発予防や進行例の治療に広く用いられます。
主な副作用はしびれなどの末梢神経障害、骨髄抑制、脱毛などです。比較的効果が高い一方で、投与スケジュールの設定や副作用対策が重要になる薬剤です。
プラチナ系薬
プラチナ系薬は、がん細胞のDNAと強く結合し、複製や修復を阻害することで細胞死を促す抗がん剤です。乳がん治療ではシスプラチンやカルボプラチンが使われ、特にトリプルネガティブ乳がんや遺伝性乳がんで有効性が期待されています。
主な副作用は吐き気、骨髄抑制、腎機能障害、しびれなどがあり、治療中は水分摂取や定期的な検査での管理が欠かせません。
トポイソメラーゼ阻害薬
トポイソメラーゼ阻害薬は、DNAのねじれを解消する酵素であるトポイソメラーゼの働きを阻害し、DNAの複製や修復を妨げる抗がん剤です。細胞分裂の過程を止めることで、がん細胞の増殖を抑制します。乳がん治療ではイリノテカンやエトポシドが使用されることがあります。
主な副作用は骨髄抑制、下痢、脱毛などで、特に下痢は重症化する場合があるため、早めの対応が重要です。
乳がんにおける抗がん剤治療の副作用
乳がんの抗がん剤治療では、がん細胞だけでなく正常な細胞にも影響が及ぶため、副作用が生じることがあります。症状は薬の種類や投与量、個人の体調によって異なり、複数の副作用が同時に現れる場合もあります。
吐き気・嘔吐
乳がんの抗がん剤治療では、薬剤が脳の嘔吐中枢や消化管に作用することで吐き気や嘔吐が起こることがあります。症状は投与直後から数日間続くことが多く、食欲低下や体力消耗につながります。
主な要因は以下のとおりです。
- 薬剤による中枢神経への刺激
- 消化管の粘膜刺激
- 精神的ストレスによる影響
現在は制吐薬の併用により、多くのケースで症状のコントロールが可能です。
脱毛
抗がん剤は、がん細胞と同様に分裂の早い毛根の細胞にも作用するため、治療中に脱毛が起こることがあります。頭髪だけでなく、まつ毛や眉毛、体毛にも影響が及ぶ場合があります。
特徴は以下のとおりです。
- 治療開始から2〜3週間後に抜け始める
- 治療終了後は徐々に再生し、多くの場合は回復する
- 一時的な変化であり、再び生えてくることがほとんど
脱毛は見た目の変化による心理的負担が大きいため、ウィッグや帽子などの準備、医療用補整具の利用が推奨されます。
しびれ
乳がん治療で使用される一部の抗がん剤(特にタキサン系)は、末梢神経に作用し、手足のしびれや感覚異常を引き起こすことがあります。
症状の特徴は以下のとおりです。
- 手足の先にピリピリした感覚や麻痺が出る
- ボタン掛けなどの細かい作業が難しくなる
- 寒さや疲労で悪化することがある
症状が強い場合は、薬の減量や中止が検討されることもあります。
骨髄抑制
骨髄抑制は、抗がん剤が骨髄の造血機能を低下させることで起こり、白血球・赤血球・血小板の減少を引き起こします。
主な影響は以下のとおりです。
| 血球の種類 | 主な影響 |
| 白血球減少 | 免疫力低下によって感染リスクが増加する |
| 赤血球減少 | 貧血によって倦怠感や息切れが起こりやすくなる |
| 血小板減少 | あざができやすく、出血すると血が止まりにくくなる |
これらは治療中によく見られる副作用で、定期的な血液検査による管理と必要に応じた薬物治療や輸血が重要です。
その他
抗がん剤治療では、体のさまざまな部分に影響が出ることがあります。
よく見られる症状は以下のとおりです。
| 症状 | 内容 |
| 倦怠感 | 体力低下や疲労が長く続く |
| 口内炎 | 口の中の痛みや炎症で食事がしづらくなる |
| 下痢・便秘 | 消化管への影響により、排便異常が生じる |
| 爪の変色や脆弱化 | 爪が割れやすくなり、見た目や日常生活に不便を感じることがある |
乳がんにおける再発と治療法

乳がんは手術や薬物療法による治療後でも、時間が経って再発することがあります。
再発は、局所再発(手術部位やその周辺)、領域再発(リンパ節)、遠隔転移(骨・肺・肝臓など)の3つに分類されます。再発の主な原因は、治療後に体内に残っていた微小ながん細胞が再び増殖することです。
再発時の治療法は、がんの広がりや再発部位、過去の治療内容などを総合的に考慮して決定されます。
乳がん再発時の主な治療法は以下のとおりです。
| 治療法 | 内容 |
| 薬物療法 | がんの性質に応じて薬剤を用い、再発予防や進行抑制を行う(ホルモン療法、化学療法、分子標的薬、免疫療法など) |
| 放射線治療 | 局所再発に対して有効な場合に検討する |
| 手術 | 条件を満たす場合に再切除を検討する |
乳がんと免疫療法
近年、乳がん治療では、従来の化学療法やホルモン療法に加えて、免疫療法が新しい選択肢として注目されています。免疫療法は、体の免疫システムを活性化し、がん細胞を攻撃する力を高める治療法です。
中でも「6種複合免疫療法」は、複数の免疫細胞を組み合わせることで、がんに多方向から働きかける治療法として注目されています。
次に、この6種複合免疫療法の特徴と仕組みについて詳しくご紹介します。
6種複合免疫療法とは?
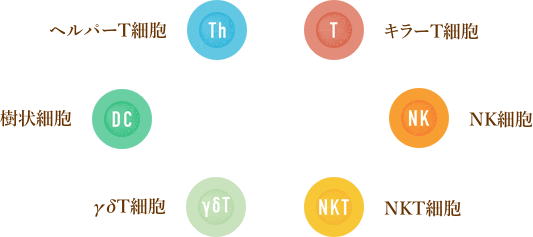
6種複合免疫療法は、6種類の免疫細胞を活性化・増殖させてがん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞にがん細胞の抗原を提示する。
- ヘルパーT細胞:樹状細胞が提示した抗原を認識し、キラーT細胞やNK細胞を活性化させることで攻撃の指令を出す。
- キラーT細胞:抗原をもとにがんを探し出し、攻撃する。
- NK細胞:抗原を隠したがん細胞も探し出し、直接攻撃する。
- NKT細胞:他の細胞を活性化し、免疫環境を改善して攻撃力を高める。活性化させた細胞が長期免疫記憶を獲得し、長期的にがんを攻撃できる。
- ガンマデルタT細胞:指令を必要とせず他のT細胞とは全くちがう方法でがんを認識し攻撃する。
これらの免疫細胞が相互に作用することで、免疫システムが全体的に強化され、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者の体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少ない治療法です。
また、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
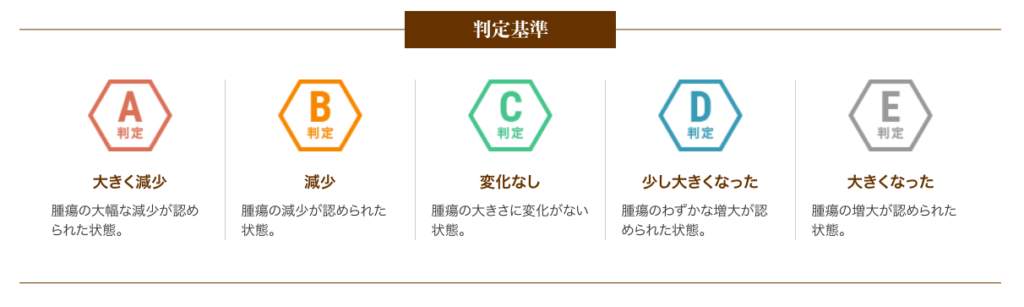

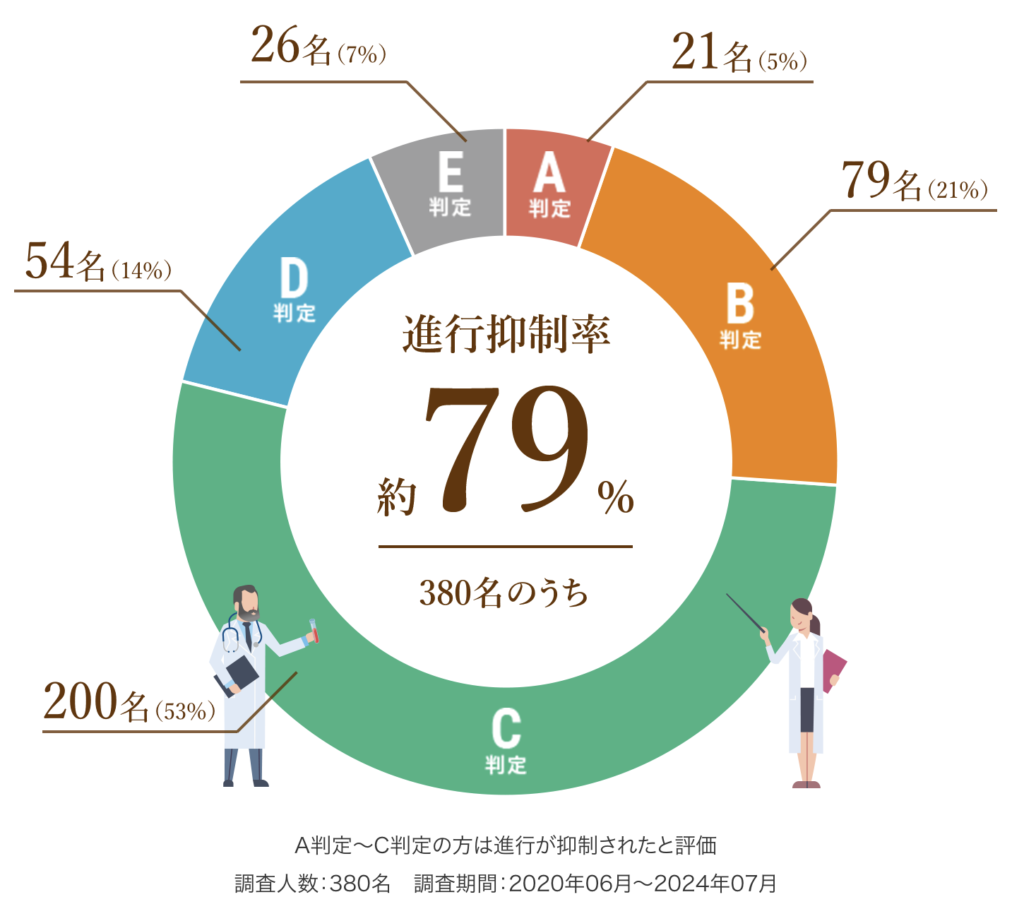
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
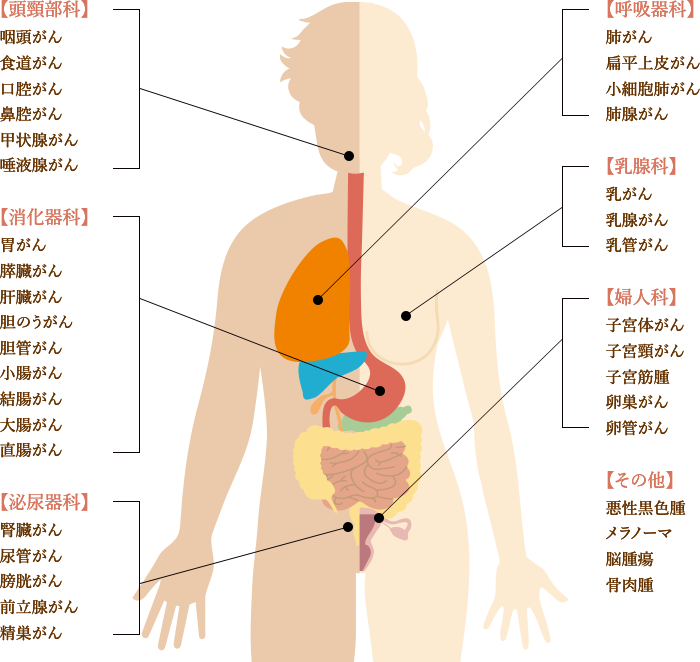
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00