がん免疫療法コラム
脳転移の症状とは?原発性脳腫瘍との違いや余命・生存率・治療法についても解説
体のどこかに発生した原発がんの細胞が、血液やリンパの流れにのって脳に運ばれ、脳内で新たに腫瘍を形成する状態を「脳転移」といいます。
脳転移は肺がんや乳がんはじめ、さまざまながんで起こる可能性があります。
今回の記事では、脳転移の症状や生存率、余命、治療法について解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
脳転移とは?
脳転移とは、脳以外の場所にできたがん(原発がん)の細胞が、血流などを通じて脳に到達し、脳内で新たに腫瘍を形成した状態を指します。
脳に転移しやすいがんとしては、肺がん・乳がん・大腸がん・腎臓がん・皮膚がん(特に悪性黒色腫)などがあり、進行がんの合併症としてみられることが多いです。
脳は生命活動をコントロールする中枢であるため、転移によって言語障害・視覚異常・けいれん・意識障害など、日常生活に影響する症状が現れることも少なくありません。
原発がんから脳へ:脳転移の仕組み
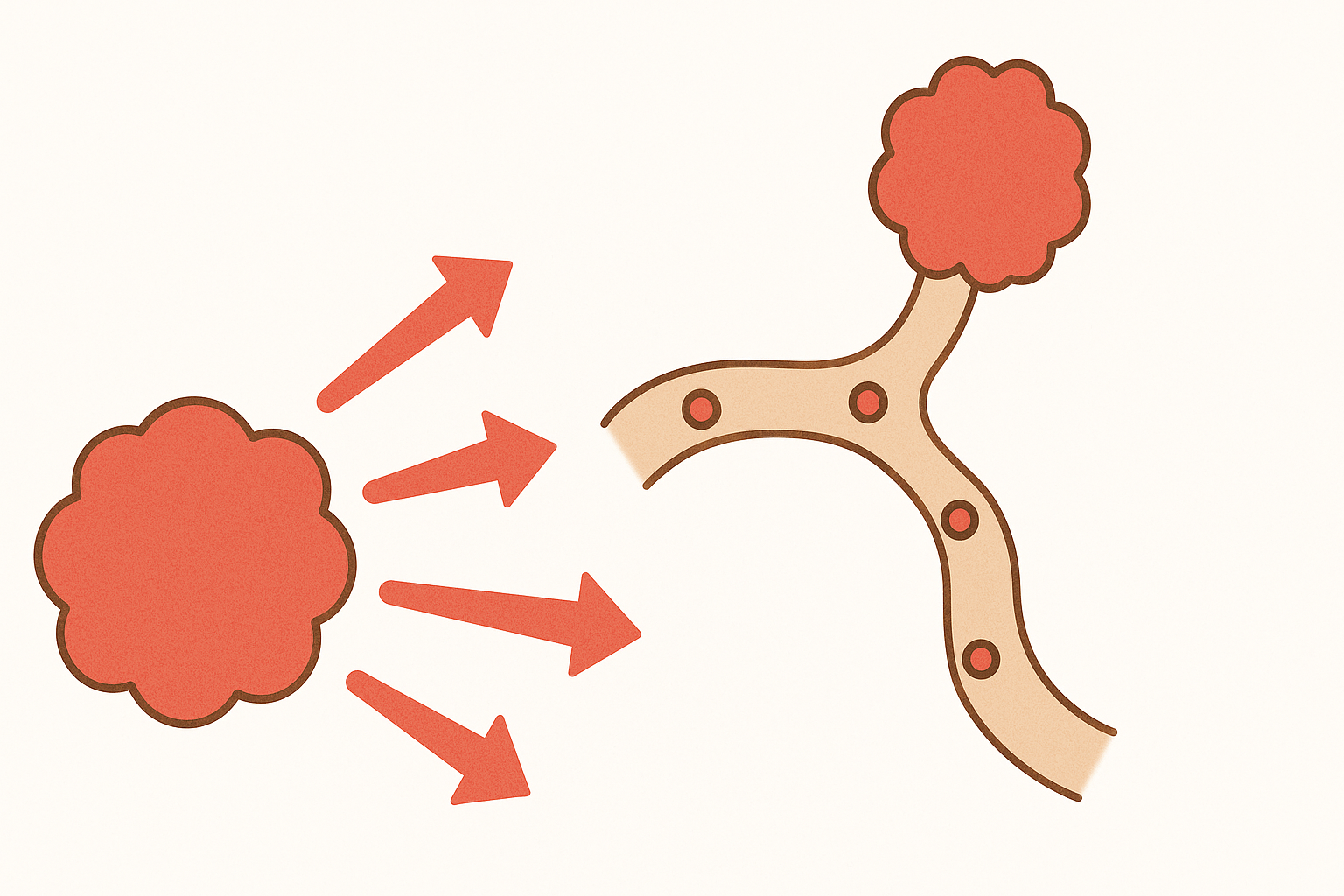
がんが脳に転移する主な経路は、血液の流れを介した「血行性転移」です。
- 原発巣でがん細胞が増殖
- がん細胞が血管に侵入し、全身を巡る
- 脳内の毛細血管に入り込み、そこで腫瘍を形成する
以上の流れで、脳転移が起こります。
脳は血流が豊富なため、がん細胞が集まりやすく、腫瘍を形成しやすい環境と言えます。
また、脳には「血液脳関門(BBB)」というバリアがあり、通常は細菌や毒素などの異物が侵入しないよう防いでいますが、がん細胞はこの関門をすり抜ける性質を持ち、脳の内部にまで入り込んで転移を起こすことがあるのです。
一度転移が起こると、脳のどの部位に腫瘍ができるかによって症状はさまざまです。
転移性脳腫瘍と原発性脳腫瘍の違い
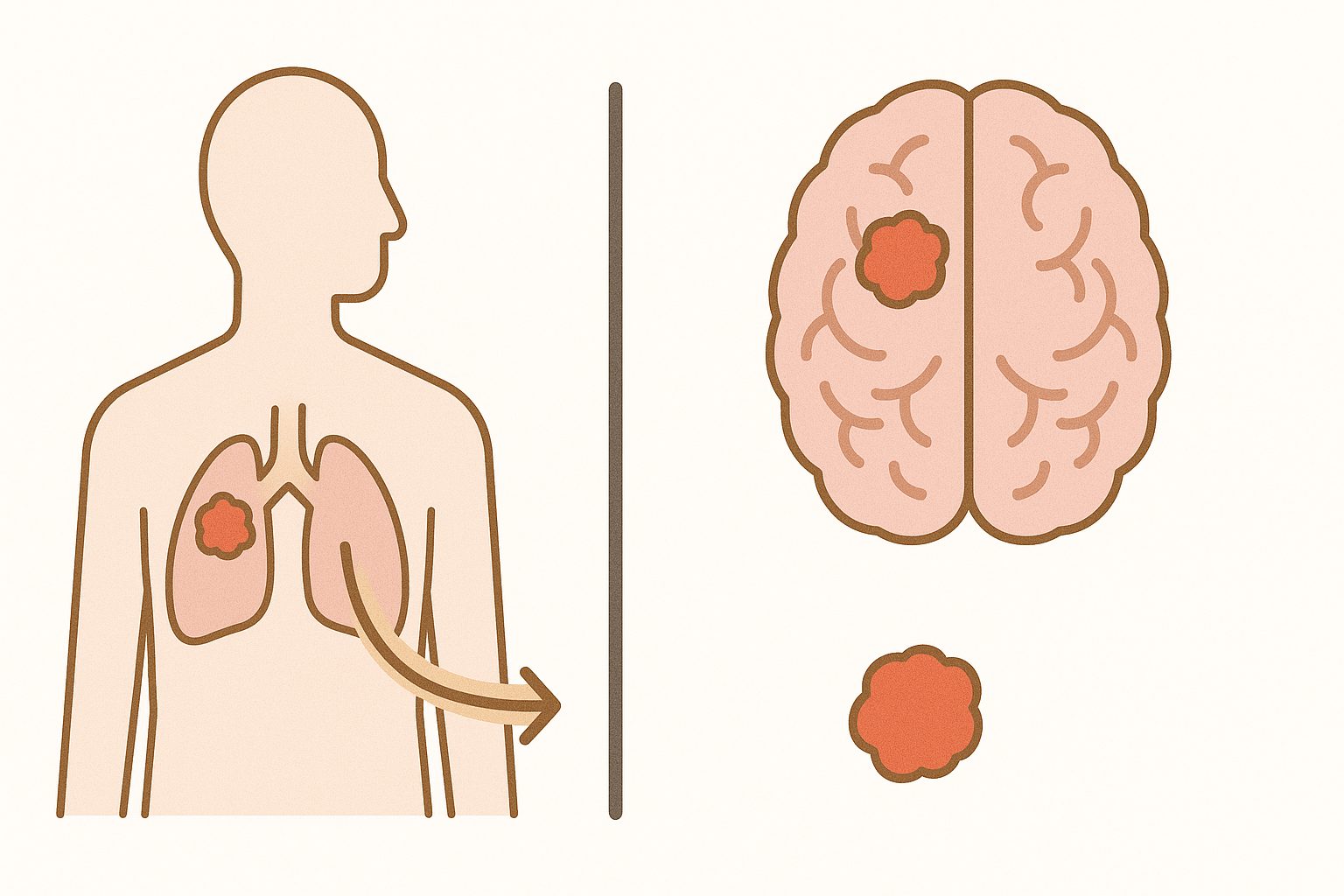
脳にできる腫瘍は、「転移性脳腫瘍」と「原発性脳腫瘍」に大別されます。
| 転移性脳腫瘍 | 原発性脳腫瘍 | |
| 発生源 | 他の臓器から転移して脳にできた腫瘍 | 脳そのものから発生する腫瘍 |
| 原発がんの例 | 肺がん、乳がん、大腸がん、腎がん、悪性黒色腫など | 神経膠腫、髄膜腫、下垂体腫瘍など |
| 発生数 | 比較的多く、多発しやすい | 比較的少なく、単発のことが多い |
| 治療法 | 放射線治療、薬物療法、手術などを組み合わせる | 腫瘍の種類に応じて手術や放射線、化学療法を選択 |
| 特徴 | 原発巣の治療と併行して対応 | 脳内で完結する治療が中心 |
転移性は体の別のがんが関係する一方、原発性は脳が発生源です。それぞれの性質に応じた治療が必要となります。
単発性脳転移と多発性脳転移
脳転移は、腫瘍の数によって「単発性脳転移」と「多発性脳転移」に分類されます。治療方針や予後はこの分類によって大きく異なります。
| 分類 | 単発性脳転移 | 多発性脳転移 |
| 腫瘍の数 | 1個のみ | 2個以上(多数のことも) |
| 特徴 | 原発がんの進行が比較的限定的なケースが多い | 原発がんが進行しているケースが多い |
| 治療法 | 手術、定位放射線治療(ピンポイント照射)などが検討されやすい | 全脳照射、定位放射線、薬物療法などを組み合わせるケースが多い |
| 目的 | 局所制御と生活の質の維持 | 症状緩和と生活の質の維持が中心 |
単発性の場合は手術によって症状の軽減や腫瘍の完全切除が期待できることもありますが、多発性になると脳全体への影響が大きくなり、根治よりもコントロールや緩和を重視した治療が選ばれる傾向にあります。
脳転移を起こしやすいがん
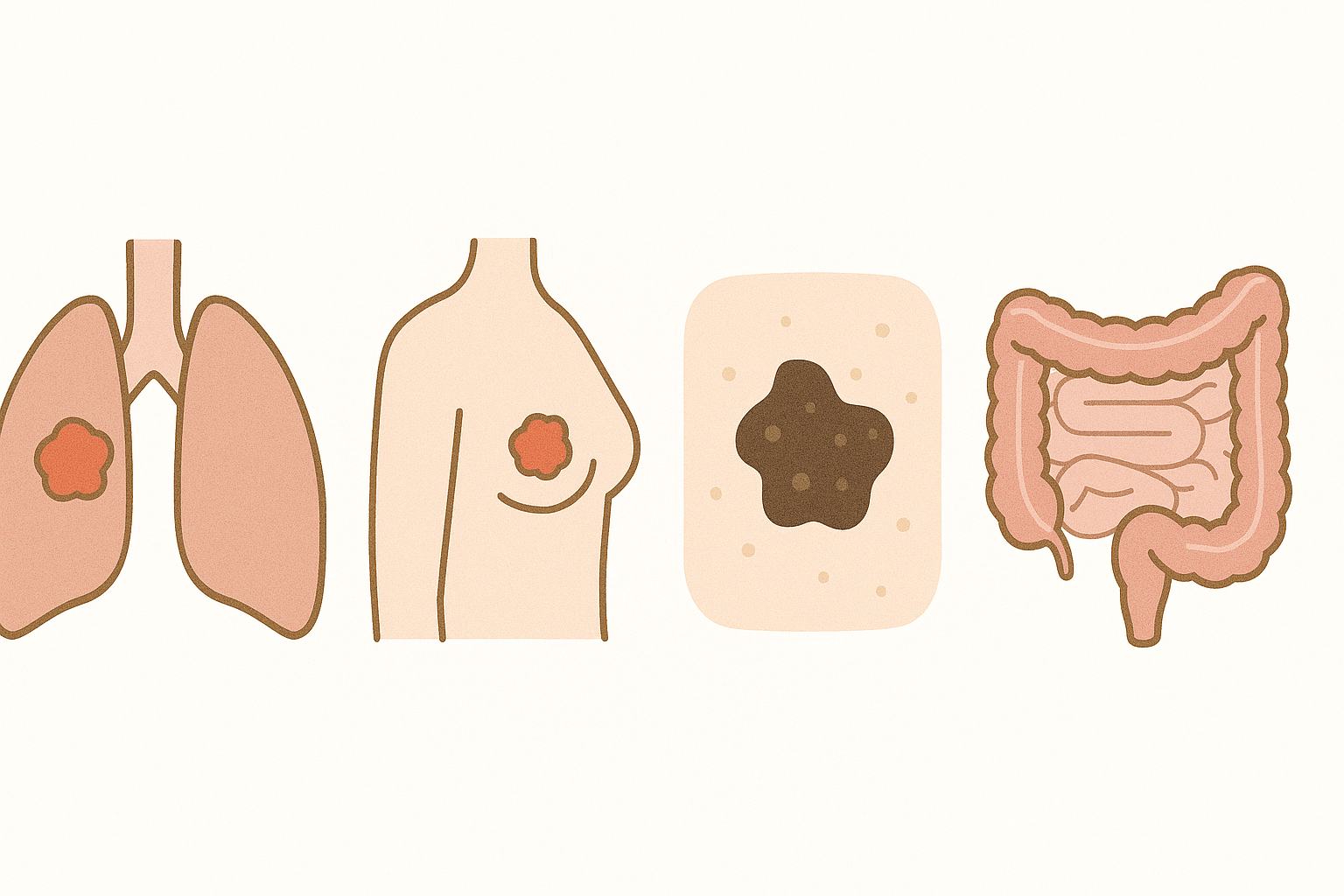
脳転移は、すべてのがんに共通して起こるわけではなく、、特定のがんで発症しやすい傾向があります。
特に以下の5つのがんは、脳への転移が比較的多く報告されています。
これらのがんでは、治療中や経過観察中に脳転移の可能性をあらかじめ視野に入れた対応が求められることがあります。
| 原発がんの種類 | 脳転移の特徴 | 注意点や傾向 |
| 肺がん | 最も頻度が高い。特に小細胞肺がんや腺がんで多く見られる | 早期に脳転移を起こすこともあり、症状が出る前に画像検査で見つかることもある |
| 乳がん | HER2陽性型やトリプルネガティブ型の乳がんでリスクが高い | 初期治療が奏効しても、後に脳に転移するケースがある |
| メラノーマ(悪性黒色腫) | 血行性に転移しやすく、脳転移の進行も速い | 免疫チェックポイント阻害薬などが治療に使われる |
| 腎がん | 血管が豊富なため、がん細胞が血流に乗って脳に到達しやすい | 単発性の転移が多く、手術での対応が検討されることもある |
| 大腸がん | 頻度は比較的低いが、他臓器転移の後に脳転移をきたすことがある | 肝臓や肺への転移が先行することが多く、その後に脳に及ぶことがある |
脳転移の代表的症状

脳転移が起こると、腫瘍の部位や大きさ、数によってさまざまな神経症状が現れます。
初期の段階では自覚しにくいケースもありますが、病状の進行とともに日常生活に支障をきたす症状が現れることが多くなります。
代表的な症状には以下のようなものがあります。
- 頭痛:最もよくみられる症状の一つで、特に朝方に強く現れる傾向があります。腫瘍が脳内圧を高めることで起こると考えられています。
- 吐き気・嘔吐:脳圧の上昇に伴って出現しやすく、頭痛と同時に現れることがあります。
- けいれん発作:脳の電気的な異常により、突然のけいれんを引き起こすことがあります。成人でのけいれん発作が初発の場合、脳転移を疑うことがあります。
- 手足の麻痺やしびれ:脳の運動をつかさどる部分に転移があると、半身の筋力低下やしびれが出ることがあります。
- 言語障害や視覚障害:脳の特定部位に腫瘍ができることで、話しにくさや言葉の理解困難、視野の欠けなどが現れることもあります。
- 意識障害や認知機能の低下:腫瘍の圧迫や脳全体への影響が進むと、ぼんやりする、集中できない、人格の変化といった症状が出ることがあります。
症状は単独で現れるとは限らず、複数が重なって進行することもあります。
脳転移と余命・生存率

脳転移が確認された場合の余命や生存率は、原発がんの種類、転移の数や位置、全身の状態、治療の有無などによって大きく異なります。
一般的に、治療を行わない場合は余命が数週間から数か月程度とされていますが、放射線治療や薬物療法、免疫療法などを適切に行うことで、症状の進行を抑えながら日常生活を長く維持できる可能性があります。
特に近年では、分子標的薬や6種複合免疫療法といった新しい治療法の登場により、脳転移があっても希望を持てるケースが増えています。
脳転移の治療法
脳転移に対する治療は、症状の進行を抑え、生活の質を保つことを目的に行われます。
患者さまの状態や腫瘍の性質に応じて、さまざまな治療法を組み合わせて実施するのが一般的です。
放射線治療
放射線治療は、脳転移に対してよく用いられる治療法で、腫瘍の部位や数に応じて治療法が選ばれます。主に使用されるのは以下の2つです。
| 治療法 | 特徴 | 適応例 |
| 全脳照射(WBRT) | 脳全体に放射線を照射。複数の転移がある場合に有効 | 多発性脳転移 |
| 定位放射線治療(SRS) | 限られた部位に高精度で放射線を集中照射 | 単発または少数の脳転移 |
いずれの方法も、腫瘍の増大や神経症状の進行を抑えることが期待されます。
治療により頭痛やけいれんといった症状が緩和されることもありますが、疲労感や認知機能の低下などの副作用が出ることもあるため、患者さまの状態に合わせた慎重な判断が必要です。
外科手術
外科手術は、単発性の脳転移や症状が強く現れている場合に検討される治療法です。
腫瘍が比較的大きく、周囲の脳を圧迫している場合や、診断の確定が必要な場合にも選択されることがあります。
手術によって腫瘍を取り除くことで、頭痛や麻痺、けいれんなどの症状が改善し、日常生活の質の向上につながる可能性があります。
また、手術後に放射線治療や薬物療法を併用することで、再発のリスクを抑えることが期待されます。
ただし、腫瘍の位置や数、全身の状態によっては手術が適さない場合もあるため、治療の適応は慎重に判断されます。
なお、手術は根治を目的とするものではなく、あくまで症状緩和と機能回復を重視した対応として行われます。
薬物療法
薬物療法は、脳転移を伴うがんに対して全身的にアプローチできる治療法です。
従来は脳に薬剤が届きにくいとされていましたが、近年では血液脳関門を通過できる薬剤の登場により、効果が期待できるケースが増えています。
なかでも注目されているのが「分子標的薬」で、がん細胞の特定の遺伝子変異やタンパク質に作用し、選択的にがんを攻撃する薬剤です。
例えば、EGFR遺伝子変異を有する肺がんやHER2陽性の乳がんでは、脳転移に対しても有効性が認められており、症状の安定化や腫瘍の縮小が期待されています。
ただし、薬剤の選択はがんの種類や遺伝子検査の結果に基づいて判断され、他の治療法と併用されることもあります。
免疫療法
免疫療法は、患者さま自身の免疫力を利用してがん細胞と闘う治療法で、脳転移に対しても一定の効果が報告されています。
中でも注目されているのが「免疫チェックポイント阻害薬」で、これはがん細胞によって妨げられていた免疫の働きを回復させ、免疫細胞が再びがんを攻撃できるようにする仕組みです。
悪性黒色腫や非小細胞肺がんなどでは、脳転移に対してもこの治療法の有効性が確認されており、他の治療法と併用することで症状の安定化や生活の質の向上が期待されています。
脳転移と免疫療法

近年、がん治療の分野では免疫療法の進歩が著しく、脳転移に対する新たな治療の選択肢としても注目を集めています。
従来、脳は免疫の働きが及びにくいとされてきましたが、免疫チェックポイント阻害薬などの登場により、特定のがん種では脳内でも効果が認められるようになっています。
特に悪性黒色腫や肺がんなどにおいては、免疫療法によって腫瘍の進行を抑え、日常生活を維持できる症例も報告されています。
さらに近年では、免疫細胞の力を多角的に活用する「6種複合免疫療法」と呼ばれる新しいアプローチが登場し、より高い治療効果をめざす動きが進んでいます。
以下、6種複合免疫療法について詳しく解説します。
副作用が少ない6種複合免疫療法
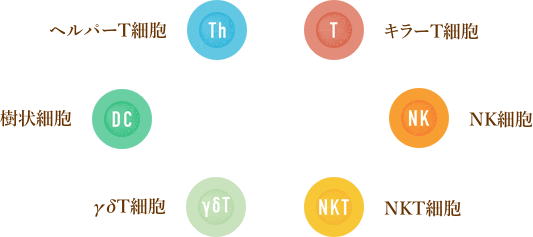
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
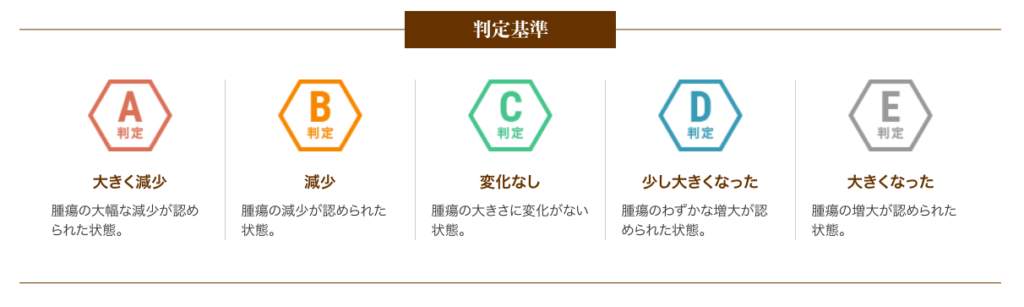

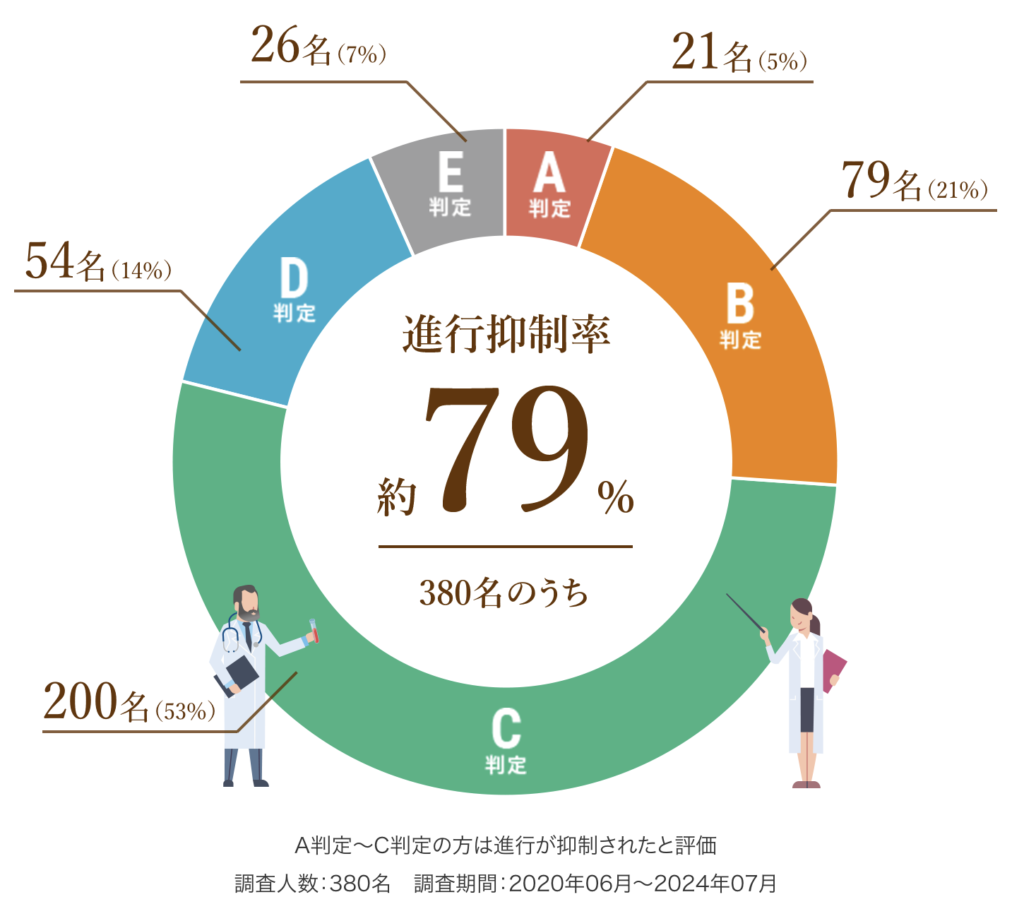
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
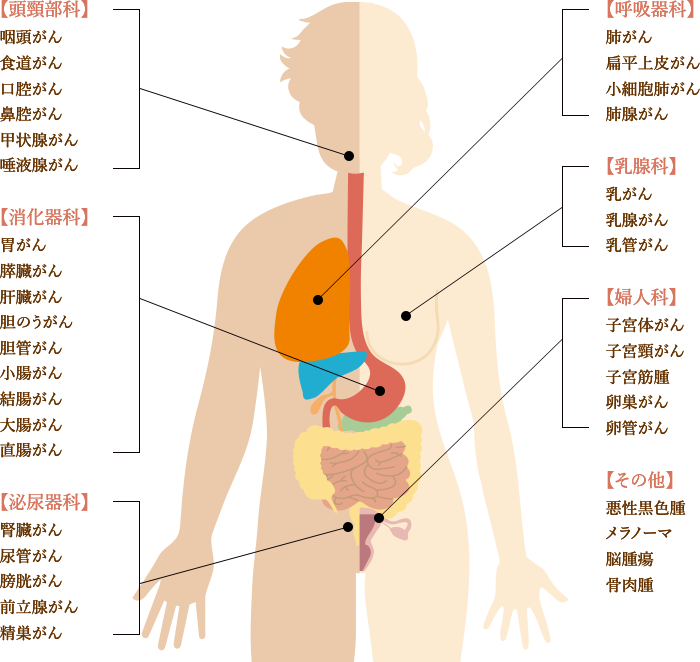
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00