がん免疫療法コラム
肺がんの咳の種類とは?検査法や治療法について解説
日々の呼吸を支える重要な器官である肺。
肺に異変が起こると、健康や生活に重大な影響を及ぼします。
中でも「肺がん」は、がんの中でも罹患率と死亡率が非常に高く、多くの人々にとって深刻な健康問題となっています。
今回の記事では、肺がんと咳について、さらに治療法、予防策まで幅広く解説します。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
肺がんとは
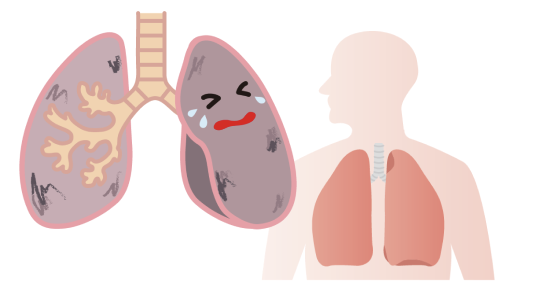
肺がんは、肺の細胞が異常増殖して制御ができなくなり、成長・分裂を繰り返して腫瘍を形成する悪性疾患です。
がんの中でも罹患率と死亡率が高いという特徴があります。
主に進行の速さや治療方法の違いから、小細胞肺がんと非小細胞肺がんの2つに分類されます。
- 小細胞肺がん:進行が非常に速く、早い段階で転移する傾向があります。発見時にはすでに進行しているケースが多く、治療が難しいことが特徴です。
- 非小細胞肺がん:肺がん全体の約85%を占め、進行が比較的遅いことが多いですが、放置すると転移のリスクが高まります。非小細胞肺がんには、以下の3つのタイプがあります。
| 腺がん | 最も一般的なタイプで、肺の外側や末梢部に発生しやすいがんです。喫煙の有無にかかわらず発症することがあります。 |
| 扁平上皮がん | 喫煙と強い関連があり、気管支付近に発生することが多いがんです。 |
| 大細胞がん | 稀なタイプですが、進行が速く、診断時にはすでに進行している場合が多いです。 |
肺がんの咳の種類

肺がんの症状の中で特に特徴的なのが「咳」です。
咳は、肺がんによって気管や気管支が刺激されることで起こり、さまざまな種類や特徴があります。
乾いた咳(乾性咳嗽)
肺がんの初期段階でよく見られる咳で、痰を伴わず空咳のような乾いた音が特徴です。このような咳が数週間以上続く場合、風邪や気管支炎とは異なる可能性があるため注意が必要です。
湿った咳(湿性咳嗽)
進行した肺がんでは、痰を伴う湿った咳が現れることがあります。特に気道内に炎症や腫瘍がある場合には、痰が増える傾向があります。
血痰
肺がんが進行すると、痰に血が混じることがあります。腫瘍が気管や血管を傷つけることが原因で、血は薄いピンク色や鮮やかな赤色をしている場合が多いです。
夜間の咳
肺がんによる咳は、夜間に特に悪化することがあります。横になることで気道が圧迫されたり、がんが周辺の神経を刺激したりすることが原因とされています。
長引く咳|咳止めが効かない咳:肺がん以外の要因
咳が長期間続いたり、咳止め薬を使用しても改善しない場合、多くの人が重大な病気を心配するものです。
確かに、長引く咳は肺がんを含む深刻な疾患のサインである可能性もありますが、必ずしもその原因が肺がんであるとは限りません。
咳は、気道に異物や炎症が生じた際に、それを排除しようとする体の仕組みです。
以下のような原因が、長引く咳の一般的な要因として挙げられます。
- 良性疾患:気管支炎や喘息、慢性閉塞性肺疾患(COPD)、逆流性食道炎などが多く見られる原因です。
- アレルギーや感染症:これらによる刺激が咳を引き起こし、持続することもあります。
- 薬の適応外使用:咳止めが効かない場合、薬の選択が適切でない可能性があります。基礎疾患に応じた治療が必要なこともあります。
特に、喫煙歴がある人や呼吸器系の既往歴がある人の場合、咳の原因を正確に特定するために、医療機関での検査が重要です。
肺がんの検査
肺がんは早期には症状が乏しいため、検査による正確な診断が重要です。
検査では、がんの有無だけでなく、進行度や転移の有無を確認し、最適な治療方針を決定するための情報を収集します。
次に、それぞれの検査法について詳しく解説します。
胸部X線検査

胸部X線検査は、肺がんの初期診断やスクリーニングに広く用いられる検査法で、短時間で行え、体への負担も少ない(非侵襲的)のが特徴です。
この検査では、X線を使用して胸部全体を撮影し、肺や気管支に異常がないかを確認します。
特に、がんによる陰影や腫瘍の影が映し出されることで、肺がんの疑いが明らかになることがあります。
胸部X線検査の利点は、短時間で広範囲を観察できる点と、患者さまの負担が少ないことです。
しかし、小さな腫瘍や肺の奥深くにある腫瘍は映らない場合もあるため、検査結果が正常であっても追加の検査が必要になることがあります。
異常が見つかった場合は、より詳細な検査であるCT検査やMRI検査が追加されることが一般的です。
胸部CT検査
胸部CT検査は、胸部X線検査よりも精度が高く、肺内の異常を詳しく調べることができる検査です。
CT(コンピュータ断層撮影)は、X線を用いて体内を断層的に撮影し、臓器や腫瘍の立体的な画像を作成することで、異常の位置や広がりを正確に把握できます。
これにより、小さな腫瘍や肺の深部に隠れた病変も高い精度で検出可能です。
特に、低線量胸部CTは早期肺がんのスクリーニングにおいて有効とされており、症状が現れる前に小さな腫瘍を発見することが期待されます。
また、造影剤を使用した造影CTは、腫瘍の血流や周囲組織への浸潤、転移の有無を評価する際に用いられます。
MRI検査
MRI(磁気共鳴画像)検査は、主に肺がんが脳や脊髄などに転移しているかを評価するために用いられる補助的な検査です。
この検査は磁場と電波を利用して体内の断層画像を生成し、特に軟部組織の詳細な描写が得意です。
放射線被ばくがないため、患者さまへの負担が少ないのも特徴です。
肺がんにおいては、MRIは主に腫瘍が脳や脊髄などに転移しているかを評価する際に利用されます。
特に脳転移の診断にはCTよりも高い精度を持つため、症状が疑われる場合に重要な検査となります。また、肺の周囲の血管や神経への浸潤の評価にも役立つことがあります。
一方で、肺内部の腫瘍や微細な病変の検出にはCTの方が適しているため、MRIはCTや他の検査と組み合わせて使用されることが一般的です。
検査時間が長いことや閉所恐怖症の患者さまにとってストレスとなる場合がありますが、転移や浸潤の詳細な評価を行うために欠かせない検査です。
その他の検査
肺がんの診断や評価には、胸部X線やCT、MRI以外にもさまざまな検査が活用されます。
- 気管支鏡検査:細い内視鏡を気管支に挿入して、がんを直接観察したり、組織を採取(生検)する検査です。特に気管支付近に発生したがんの診断に有効で、詳細な情報を得ることができます。
- 血液検査:腫瘍マーカー(CEAやCYFRAなど)の測定を行い、がんの存在や進行度を推定します。ただし、腫瘍マーカーは他の疾患でも上昇する可能性があるため、確定診断の補助的な役割を果たします。
- PET検査(陽電子放射断層撮影):がん細胞の代謝活性を可視化する検査で、全身の転移の有無を評価する際に非常に有用です。全身のがんの広がりを一度に確認できるため、転移の有無を評価し、適切な治療計画を立てる際に役立ちます。
肺がんの原因と予防
肺がんは、さまざまな要因が関係して発症する病気です。
肺がんの主な原因として最も重要なのが喫煙です。それ以外にも、大気汚染や職業での化学物質への曝露、遺伝的な要因などが関係しています。
一方で、これらのリスクを減らすことで、肺がんの予防が期待できます。
肺がんのリスク因子
肺がんの発症には、さまざまなリスク因子が関係しています。それぞれを正しく理解して対策を取ることが予防につながります。
特に喫煙は、肺がんの最も重要なリスク因子とされ、肺がん患者さまの大半が喫煙歴を持っています。
タバコの煙には数十種類の発がん性物質が含まれており、喫煙本数や期間が長くなるほどリスクは高まります。さらに、受動喫煙も肺がんのリスクを高める重要な要因です。
喫煙以外のリスク因子として、以下のものが挙げられます。
- 大気汚染:PM2.5やディーゼル排気ガスなどの有害物質に長期間さらされると、肺がんの発症リスクが高まるとされています。
- 職業性曝露:アスベストやラドンガスなどの有害物質に触れる機会が多い職場環境では、肺がんのリスクが上昇します。
- 遺伝的要因:肺がんの家族歴を持つ人は、持たない人に比べて発症リスクが高いとされています。
- 慢性的な肺疾患:COPD(慢性閉塞性肺疾患)や肺結核などの既往歴は、肺がんの発症リスクを増加させます。
肺がんを予防するためには、禁煙をはじめとしたリスク因子への対策を講じることが重要です。禁煙を徹底することはもちろん、受動喫煙を避ける環境を整えることが重要です。
職業性曝露が避けられない場合は、防護具の着用や作業環境の改善を徹底しましょう。また、大気汚染に対してはマスクの着用や室内の空気清浄化が有効です。
肺がんの治療法
肺がんの治療法は、種類や進行度(ステージ)に応じて異なり、複数の治療法を組み合わせることもあります。
それぞれの治療法について詳しく解説します。
手術
非小細胞肺がんでは、ステージ1〜3の場合、手術が可能であれば治療法として選択されることが多いです。
小細胞肺がんでは、ステージ1〜2で腫瘍が切除可能な場合に手術が行われることがあり、根治が期待できるとされています。
肺がん手術の標準的な方法には、以下の2つがあります。
- 肺葉切除:がんがある肺葉を根元から切除する手術
- リンパ節郭清:周囲のリンパ節を切除する手術
さらに、がんの進行度に応じて、片方の肺全体を摘出する肺全摘術や、機能をより多く残すための区域切除や部分切除が行われることもあります。
放射線療法
放射線療法は、手術療法に比べて身体への負担が少ない治療法です。ただし、局所治療であるため、がん細胞が周囲に広がっていたり、遠隔転移したりしている場合には、十分な効果が得られないことがあります。
非小細胞肺がんでは、ステージ1〜3で手術が困難な場合に放射線療法が治療法として選ばれることがあります。
一方、小細胞肺がんでは、ステージ2以降で手術が難しい場合に放射線療法が選択されます。
特に、患者さまがある程度の日常生活を送れる状態であれば適用されることがあります。
また、ステージによっては薬物療法と併用して治療を行うケースもあるようです。
薬物療法
薬物療法は、肺がんが他の臓器に転移している場合や、ステージ4と診断された末期の進行がんの治療に多く用いられます。
非小細胞肺がんでは、ステージ3〜4で手術が困難な場合や、手術後の補助療法として薬物療法が選ばれることが一般的です。
小細胞肺がんでは、薬物療法が主な治療法となり、手術が難しい場合に優先的に用いられます。
薬物療法では、細胞障害性抗がん剤、分子標的薬、血管新生阻害薬、免疫チェックポイント阻害薬などが使用されます。
肺がんにおける免疫療法
従来の治療法に加え、肺がん治療の新しい選択肢として注目されている「免疫療法」について解説します。
免疫療法とは、私たちの体に本来備わっている免疫システムを活性化させ、がん細胞を排除するよう促す治療法です。
免疫療法は主に以下の2つに分類されます。
- 免疫チェックポイント阻害薬による治療
- 免疫細胞療法
それぞれの治療法について、詳しく解説します。
免疫チェックポイント阻害薬による治療
免疫チェックポイント阻害薬は、がん細胞が免疫システムの働きを抑える仕組みを解除する治療法です。
免疫チェックポイント阻害薬は薬物療法の一つで、手術後の追加治療や手術が難しい進行がんの治療に使用されます。
免疫チェックポイント阻害薬には副作用があり、以下のような症状が報告されています。
- 間質性肺炎:肺に炎症が生じ、呼吸困難を引き起こすことがあります。
- 大腸炎:腹痛や下痢を伴う腸の炎症です。
- 一型糖尿病:血糖値のコントロールが難しくなる可能性があります。
- 甲状腺機能障害:甲状腺の働きが低下または亢進します。
- 肝・腎機能障害:肝臓や腎臓の働きに異常が生じることがあります。
- 皮膚障害:発疹やかゆみが出る場合があります。
- 筋炎や重症筋無力症:筋力の低下や疲労感が生じることがあります。
- ぶどう膜炎:目の炎症による視力障害が起こることがあります。
免疫細胞療法
免疫細胞療法は、患者さま自身の血液から採取した免疫細胞を体外で増殖・活性化させ、それを点滴などで体内に戻す治療法です。
この治療法は、重篤な副作用のリスクが比較的低いことが特徴で、体への負担も少ないことから、さまざまながんの治療に用いられています。
しかし、軽度の副作用が生じる場合もあります。
また、全ての医療保険が適用されるわけではないこと、治療効果に個人差がある点には、注意が必要です。
免疫細胞療法には、複数の種類がありますが、中でも注目されているのが「6種複合免疫療法」です。
以下で詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。

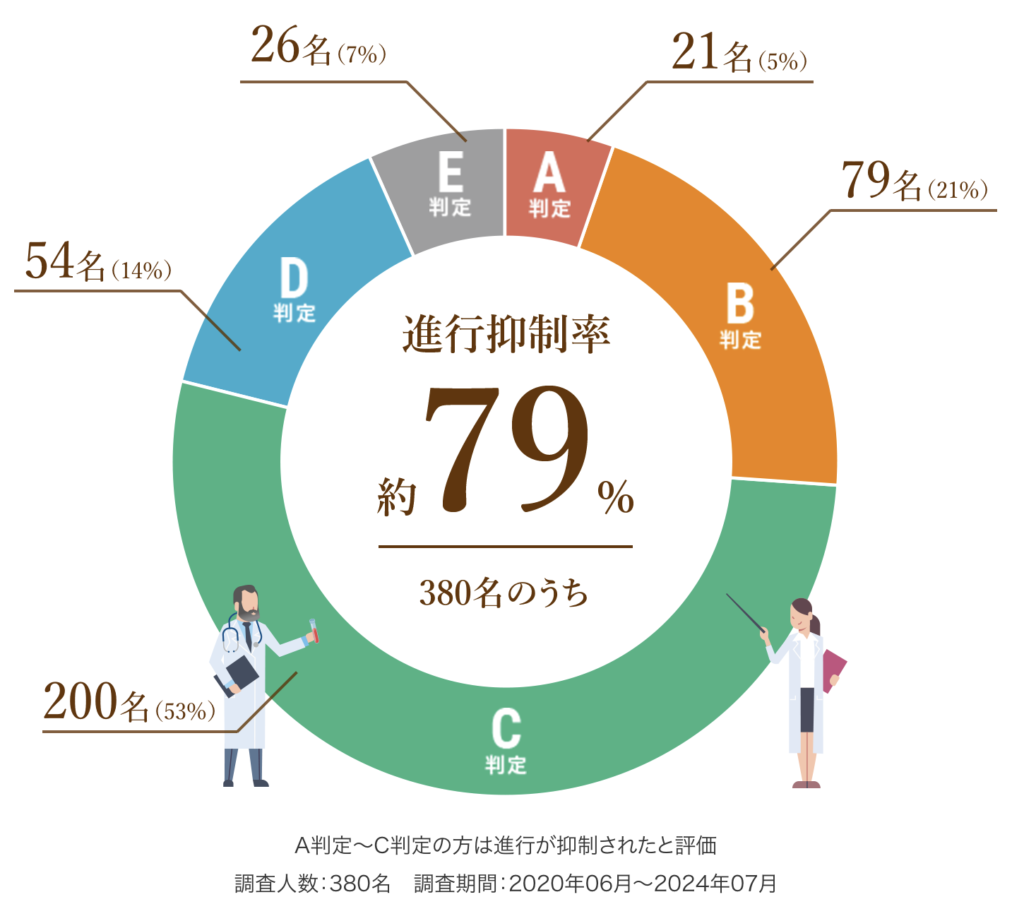
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
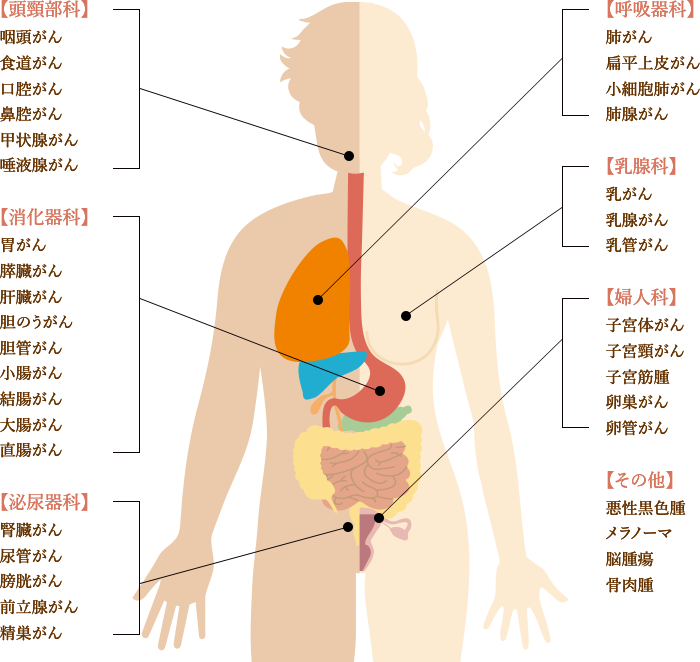
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00