がん免疫療法コラム
肺がんにおける抗がん剤治療とは?副作用と免疫療法についても解説
肺がんと診断され、不安な日々を送られている方に向けて、肺がんの基本から肺がんにおける抗がん剤治療について、詳しく解説します。
肺がんは種類によって、症状や治療法が大きく異なります。
それらの種類や特徴、そして最新の治療法についても記事内で触れています。
ご自身の状況に合った治療法を選ぶための参考にしてください。
また、治療中の生活の質の向上にも役立つ情報もありますので、ぜひ最後までご覧ください。
【がんの治療法としておすすめ「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は、採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
肺がんの種類とは
肺がんは、大きく非小細胞肺がんと小細胞肺がんの2つに分類され、それぞれ性質や進行の速さ、治療法が異なります。
非小細胞肺がんは全体の約80〜85%を占め、さらに腺がん、扁平上皮がん、大細胞がんに分けられます。
一方、小細胞肺がんは進行が速く、転移しやすいことが特徴です。
非小細胞肺がん(NSCLC)
非小細胞肺がん(Non-Small Cell Lung Cancer:NSCLC)は、肺がんの約80〜85%を占める最も一般的な肺がんです。
進行が比較的遅く、小細胞肺がんに比べて転移の速度も穏やかです。
非小細胞肺がんは以下の3つの種類に分類されます。
- 腺がん
最も多いタイプで、喫煙者・非喫煙者問わず発症しやすく、肺の末梢にできやすい特徴があります。
- 扁平上皮がん
喫煙との関連が強く、気管や気管支付近に発生することが多いがんです。
- 大細胞がん
比較的まれなタイプですが、進行が速く、肺のどの部分にも発生する可能性があります。
小細胞肺がん(SCLC)
小細胞肺がん(Small Cell Lung Cancer:SCLC)は、肺がんの中でも進行が速く、転移しやすい悪性度の高いがんです。
全肺がんの約15〜20%を占め、特に喫煙者に多く見られます。
細胞の増殖が非常に速いため、診断時にはすでにリンパ節や他の臓器(脳、骨、肝臓、副腎など)への転移が見られるケースが少なくありません。
肺がんの症状と発見
肺がんは初期段階で自覚症状がほとんどなく、発見が遅れることが少なくありません。
症状が現れた際には、すでにがんが進行している場合もあります。
主な症状には、咳、血痰、呼吸困難、胸痛などが挙げられますが、これらは風邪や他の呼吸器疾患とも似ているため、見逃されやすいのが特徴です。
初期症状と診断の難しさ
肺がんは初期症状が乏しいため、早期発見が難しいがんの一つです。
症状が現れる場合でも、軽い咳や痰、疲れやすさなど、風邪や気管支炎に似たものであることが多く、見逃されがちです。
また、痛みがないため、がんが進行してから受診するケースも少なくありません。
進行すると、血痰、胸痛、息切れ、体重減少などの明確な症状が現れます。
診断には、胸部X線検査やCT検査が有効です。特に喫煙歴がある方や、咳や痰が長期間続く方は注意が必要です。
発見された場合のステージとは
肺がんが発見されると、進行度を示す「ステージ(病期)」で分類されます。
このステージ分類は、治療方針や予後に大きな影響を与えます。
肺がんのステージは0期からIV期まであり、以下のように分類されます。
| ステージ0(0期) | がんが粘膜内にとどまっている極めて早期の状態。 |
| ステージ1(I期) | 腫瘍が肺内に限られ、リンパ節転移がない状態で、手術治療が可能。 |
| ステージ2(II期) | 腫瘍が大きくなるか、周囲のリンパ節に転移が見られる状態。 |
| ステージ3(III期) | 腫瘍が広がり、縦隔や遠方のリンパ節に転移している状態。 |
| ステージ4(IV期) | 他の臓器(肝臓、脳、骨など)への遠隔転移がある状態。 |
肺がんのリスク因子
肺がんの発症には、さまざまなリスク因子が関与しています。
最も大きな要因は喫煙ですが、その他にも大気汚染、職業性の有害物質、遺伝的要因などが挙げられます。
これらのリスク因子が複合的に作用することで、発症の可能性が高まります。
喫煙
喫煙は、肺がんの最も大きなリスク因子です。
肺がん患者さまの約80%が喫煙者または元喫煙者であり、タバコの煙には約70種類の発がん性物質が含まれています。
これらの有害物質が肺の細胞にダメージを与え、がんの発症を促進します。
喫煙本数や喫煙期間が長いほどリスクは上昇します。
また、喫煙者だけでなく、タバコの煙を吸い込む受動喫煙でもリスクが高まることが確認されています。
環境要因(大気汚染・アスベスト)
肺がんには、大気汚染やアスベストなどの環境要因も深く関わっています。
自動車や工場から排出されるPM2.5やディーゼル排気ガスに含まれる有害物質を長期間吸い込むと、肺がんのリスクが上昇します。
特に都市部や工業地帯に住んでいる方は注意が必要です。
また、建材や断熱材に使用されていたアスベスト(石綿)を吸引すると、長い潜伏期間を経て肺がんや悪性中皮腫を発症することがあります。
建設業や解体業などでアスベストに触れる機会が多い職業の方は、特にリスクが高くなります。
遺伝的要因
遺伝的要因も肺がん発症の一因とされています。
家族に肺がん患者さまがいる場合、いない人に比べて肺がんのリスクが高くなることが分かっています。
特に第一度近親者(両親、兄弟姉妹)が肺がんに罹患している場合、遺伝的素因が関与している可能性があります。
遺伝的要因は、肺がんになりやすい体質や、がんを抑制する遺伝子の変異が受け継がれることで影響します。
非喫煙者であっても、遺伝的な素因によって発症するケースがあり、喫煙や環境要因が加わるとリスクがさらに高まります。
肺がんの治療法
肺がんの治療法は、がんの種類や進行度、患者さまの体力や健康状態に応じて選択されます。
主な治療法には、がんを切除する手術、放射線を照射してがん細胞を破壊する放射線治療、薬でがん細胞を攻撃する化学療法(抗がん剤治療)があります。
また、近年では、免疫療法などの新しい治療法も加わり、治療の選択肢が広がっています。
手術
手術は、肺がんが早期に発見され、転移がない場合に選択される治療法です。
がんを含む肺の一部または全体を切除し、がん細胞を根治的に取り除くことを目指します。
主な手術の種類
- 部分切除:腫瘍を含む肺の一部分のみを切除します。
- 葉切除:肺の1葉を切除する標準的な手術です。
- 肺全摘術:がんが広範囲に広がっている場合、片方の肺をすべて切除します。
近年では、腹腔鏡手術やロボット支援手術といった低侵襲な方法も普及しており、術後の回復期間が短縮されています。
手術後は、再発リスクを抑えるために、化学療法や放射線治療を併用する場合があります。
放射線治療
放射線治療は、高エネルギーのX線や粒子線を使用してがん細胞を破壊する治療法です。
手術が難しい場合や、手術後の再発予防、症状の緩和を目的として行われます。
特に小細胞肺がんや初期の非小細胞肺がんで手術が適さない場合に有効とされています。
放射線治療の種類
- 外部照射:体の外から放射線を当てる標準的な方法。
- 定位放射線治療:ピンポイントでがんに高精度に照射し、周囲の正常な組織への影響を最小限に抑えます。
副作用として、皮膚の赤み、食道炎、呼吸困難などが現れることがあります。
化学療法(抗がん剤治療)
化学療法(抗がん剤治療)は、薬剤を用いてがん細胞の増殖や分裂を抑制する治療法です。
特に小細胞肺がんや進行した非小細胞肺がんで、手術が適応できない場合や転移が見られる場合に効果が期待されます。
抗がん剤は点滴や内服薬として投与され、全身に作用します。
代表的な薬剤にはシスプラチンやカルボプラチンがあり、がんの種類や進行度に応じて適切な組み合わせが選択されます。
副作用として、吐き気、脱毛、免疫力低下、倦怠感などがありますが、これらを軽減するための支持療法もあります。
免疫療法
免疫療法は、体の免疫システムを活性化させ、がん細胞を攻撃する力を高める治療法です。
肺がんに対しては、特に免疫チェックポイント阻害薬が使用されます。
代表的な薬剤には、ニボルマブ(オプジーボ)やペンブロリズマブ(キイトルーダ)があり、免疫細胞の働きを抑える「ブレーキ」を解除することで、がん細胞を攻撃しやすくします。
免疫療法は、非小細胞肺がんの進行・再発時や、化学療法との併用で効果が期待されます。
ただし、副作用として、肺炎、皮膚炎、肝機能障害など免疫関連の副反応が起こる場合があります。
副作用が比較的少なく、長期間効果が持続する可能性があるため、治療の選択肢として近年注目されています。
肺がんに使用される主要な抗がん剤
肺がん治療に使用される抗がん剤は、がんの種類や進行度に応じて選択されます。
非小細胞肺がんと小細胞肺がんでは治療に使われる薬剤が異なることが多く、効果を高めるために複数の薬剤を併用することもあります。
シスプラチン
シスプラチンは、肺がん治療で広く使用されるプラチナ製剤系の抗がん剤です。
がん細胞のDNAに結合し、その複製や分裂を妨げることで細胞死を引き起こします。
特に非小細胞肺がんや小細胞肺がんに対して有効で、他の抗がん剤との併用療法に用いられることが多い薬剤です。
カルボプラチン
カルボプラチンもプラチナ製剤系抗がん剤の一つで、非小細胞肺がんや小細胞肺がんの治療に使用されます。
シスプラチンと同様に、がん細胞のDNAに結合して複製や分裂を阻害し、細胞死を促します。
他の抗がん剤との併用療法で用いられることが多い薬剤です。
腎毒性が少ないため、腎機能が低下している患者さまにも使用しやすいのが特徴です。
パクリタキセル
パクリタキセルは、肺がん治療に使用されるタキサン系抗がん剤の一つで、がん細胞の分裂時に重要な微小管の働きを阻害することで、がん細胞の増殖を抑制し、細胞死を引き起こします。
特に非小細胞肺がんの治療で、プラチナ製剤(シスプラチンやカルボプラチン)との併用で効果が期待されます。
ドセタキセル
ドセタキセルも同じくタキサン系抗がん剤で、がん細胞分裂に必要な微小管を安定化させることで細胞分裂を停止させ、細胞死を引き起こします。
特に非小細胞肺がんの治療において、プラチナ製剤(シスプラチンやカルボプラチン)との併用や、治療後の再発時に使用されることが多い薬剤です。
ビノレルビン
ビノレルビンは、肺がん治療に使用されるビンカアルカロイド系抗がん剤で、がん細胞の分裂に必要な微小管の働きを阻害することで、細胞分裂を停止させ、がん細胞の増殖を抑えます。
特に非小細胞肺がんに対して効果があり、プラチナ製剤との併用療法として広く使用されています。
ゲムシタビン
ゲムシタビンは、肺がん治療に使用される代謝拮抗剤の一つで、がん細胞のDNA合成を阻害することで増殖を抑制します。
特に非小細胞肺がんの治療で、プラチナ製剤との併用療法として効果が高いとされています。
イリノテカン
イリノテカンは、肺がん治療に使用されるトポイソメラーゼ阻害薬で、がん細胞のDNA複製を妨げることで細胞分裂を阻止し、細胞死を促します。
特に小細胞肺がんや進行・再発した非小細胞肺がんに対して効果が期待されます。また、プラチナ製剤との併用療法としても広く用いられます。
肺がんにおける抗がん剤治療の副作用
肺がんの抗がん剤治療は、がん細胞の増殖を抑える効果が期待される一方、正常な細胞にも影響を及ぼすため、副作用が現れることがあります。
副作用の種類や程度は、使用する薬剤や患者さまの体質、治療計画によって異なります。
吐き気・嘔吐
抗がん剤治療でよく見られる吐き気・嘔吐は、特にシスプラチンやイリノテカンなどの薬剤で起こりやすい副作用です。
症状は治療直後だけでなく、数日後に現れることもあります。
体力の消耗や食欲低下につながるため、対策が重要です。
対策
- 制吐剤の使用:事前に投与することで吐き気を抑えます。
- 食事の工夫:治療前の食事量を控えめにする。
- 水分補給:こまめな水分摂取を心がける。
脱毛
脱毛は、パクリタキセル、ドセタキセル、イリノテカンなどの薬剤で起こりやすいです。脱毛は頭髪だけでなく、眉毛やまつ毛、体毛にも及ぶ場合があります。治療開始から2~3週間後に始まることが多く、個人差があります。
対策
- ウィッグや帽子の活用:気分や体調に合わせて利用。
- 医療スタッフへの相談:適切な対策や製品を紹介してもらえます。
治療終了後は徐々に髪が再生しますが、質や色が変わることもあるため、適応に時間を要する場合があります。
骨髄抑制
骨髄抑制は抗がん剤治療による代表的な副作用で、骨髄の働きが抑えられ、血液細胞(白血球、赤血球、血小板)の数が減少する状態です。
この影響により、以下のような症状が現れることがあります。
- 白血球の減少(感染症のリスクが上昇)
- 赤血球の減少(貧血や倦怠感の原因に)
- 血小板の減少(出血しやすくなる)
骨髄抑制を起こしやすい薬剤は、シスプラチン、ドセタキセル、イリノテカンなどです。
対応策は以下のとおりです。
- 定期的な血液検査:症状を早期に発見。
- 成長因子製剤や輸血:必要に応じて使用。
- 感染予防:手洗い・うがいや感染リスクの高い場所を避ける。
食欲不振
治療に伴う吐き気や味覚の変化、口内炎、消化機能の低下が原因で、食欲が減退することがあります。
その結果、体重減少や栄養不足が起こり、体力低下につながる可能性があります。
対策
- 少量でも栄養価の高い食事を摂る。
- 食べやすいタイミングで食事を摂取する。
- 冷たい食べ物やさっぱりした味付けのものを試す。
末梢神経障害
末梢神経障害は、特にタキサン系抗がん剤(パクリタキセル、ドセタキセル)やプラチナ製剤(シスプラチン、カルボプラチン)で起こりやすいです。手足のしびれや痛み、感覚の鈍化が特徴で、重症化すると日常生活に支障をきたすことがあります。
症状は治療後もしばらく続くことがありますが、多くの場合、徐々に改善します。
対策
- 冷えを避ける。
- ビタミンB群を摂取する。
全身倦怠感
体が重く感じたり、疲れが取れにくい状態が続くことがあります。骨髄抑制、免疫力の低下、栄養不足、睡眠障害などが原因となり、日常生活に支障をきたす場合があります。
対策
- こまめに休息を取る。
- 栄養バランスの良い食事を心がける。
- 軽い運動を取り入れる。
下痢
腸の粘膜がダメージを受けることで引き起こされます。特にイリノテカンやドセタキセルなどの薬剤で起こりやすく、脱水や栄養不足につながることがあります。下痢が続くと、体力の低下や電解質の乱れが生じるため、注意が必要です。
対策
- こまめに水分補給を行う。
- 消化の良い食事を心がける(例:おかゆ、スープなど)。
症状が重い場合は、下痢止めや点滴治療が行われることがあります。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
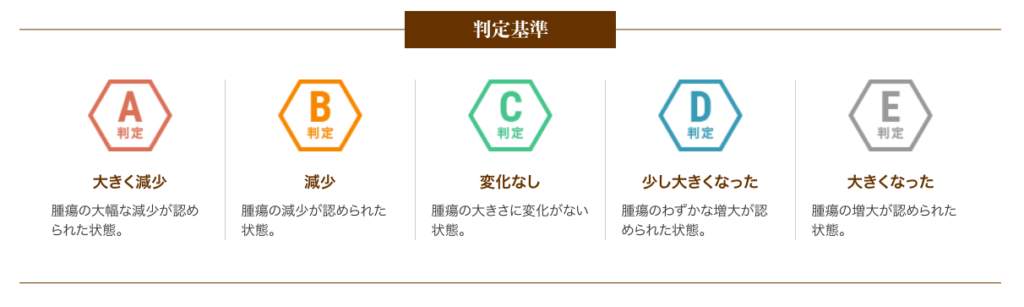

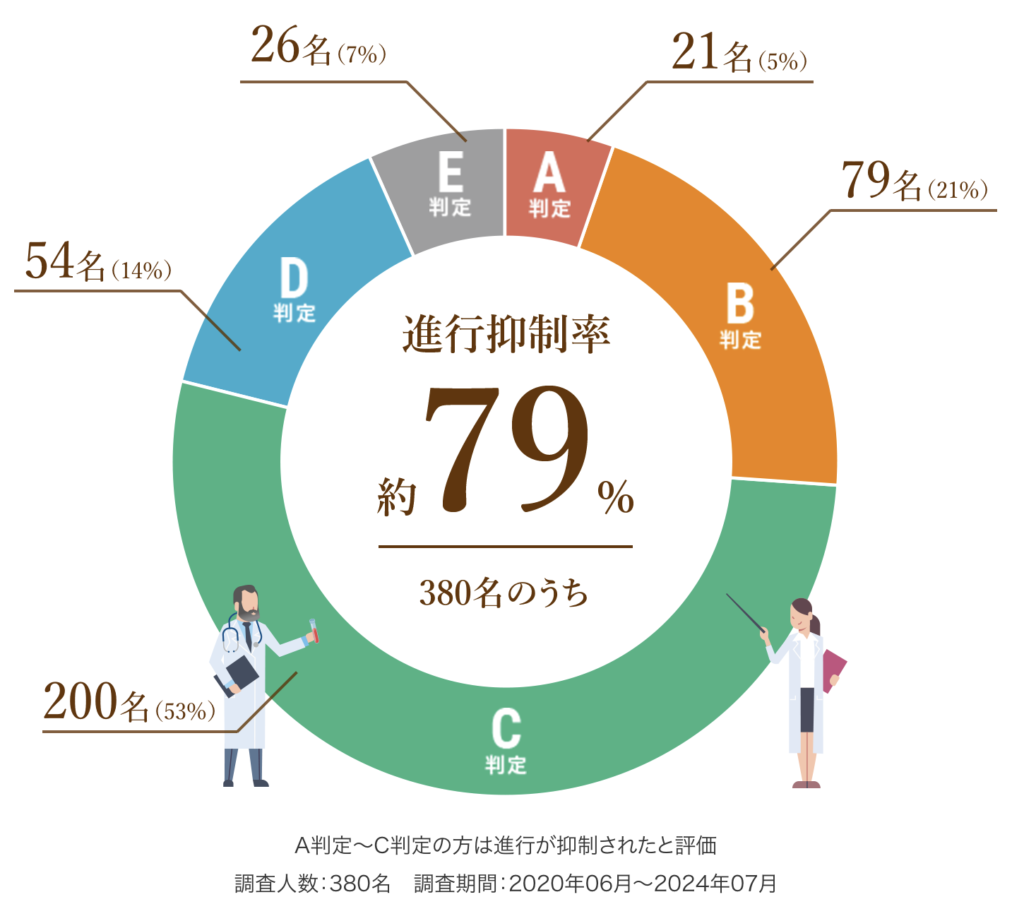
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
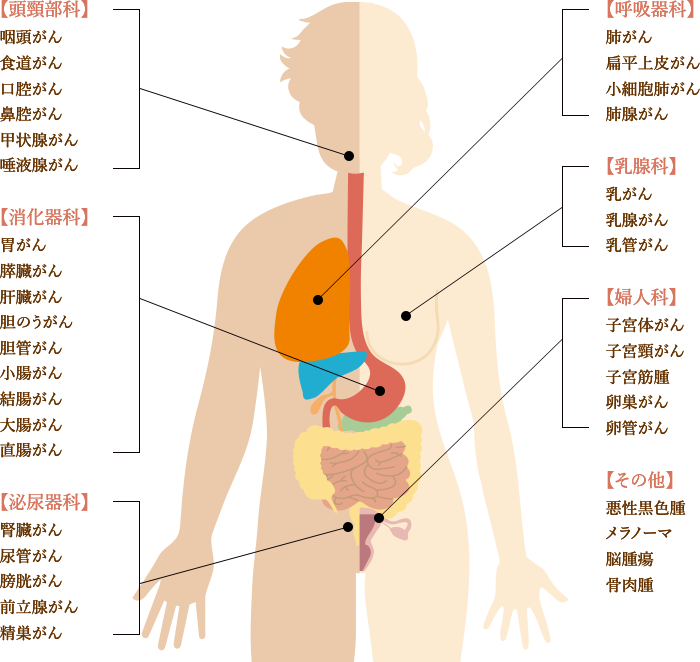
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-271-580 受付時間平日9:00~18:00/土曜9:00~13:00